Što znači da trudnice moraju proći skrining? Prvi pregled tijekom trudnoće: kada i kako to učiniti, tumačenje rezultata, norme i odstupanja
Prvi perinatalni probir je sveobuhvatna dijagnoza buduće majke, koja se provodi čak i prije rođenja djeteta od 10 do 13-14 tjedana intrauterinog razvoja. Klasična studija ove vrste kombinira samo 2 glavne vrste medicinskih manipulacija - biokemijsku analizu seruma majke i ultrazvuk fetusa.
Po završetku pretraga provodit će se praćenje dobivenih podataka na temelju usporedbe rezultata s pokazateljima norme ultrazvučnog probira u 1. tromjesečju. Glavni cilj pojedinačnog pregleda je rano otkrivanje genetskih patologija u fetusu.
Indikacije za upotrebu
Unatoč činjenici da se primarna dijagnoza provodi za mnoge trudnice, postoje posebne kategorije pacijenata koji su prvo obvezni proći ultrazvuk i krvni test kako bi se isključila opasnost za život nerođenog djeteta i vlastito zdravlje. Ova skupina ljudi uključuje trudnice koje:
- prethodno rodila djecu s bilo kakvim poteškoćama u razvoju;
- već imate dijete s dokumentiranim genetskim patologijama;
- prešli prag od 35–40 godina;
- bili izloženi zaraznim bolestima tijekom trudnoće;
- ste ikada patili od prekomjerne upotrebe alkohola ili droga;
- imati povijest bolesti s bilješkama o prijetnji spontanog pobačaja;
- su u krvnom srodstvu s potencijalnim ocem djeteta;
- iz bilo kojeg razloga uzimala lijekove zabranjene za upotrebu tijekom trudnoće;
- znati o prisutnosti nasljednih anomalija u obiteljskom pedigreu;
- ste u prošlosti doživjeli mrtvorođenče;
- dobio dijagnozu koja ukazuje na prestanak razvoja djeteta;
- pokazati neovisnu želju za analizom rizika od rođenja djeteta s određenim oblicima bolesti.
Pušenje tijekom trudnoće osnova je za obavezni pregled u prvom tromjesečju
Kako se tumače rezultati ultrazvučnog pregleda fetusa?
Ultrazvučna dijagnostika propisana je, u pravilu, od 10-11 tjedana do 13-14 tjedana, budući da ovo razdoblje opstetrijskog razdoblja pruža prvu pravu priliku za proučavanje glavnih struktura djeteta u razvoju. Tjedan 11-12 posebno je razdoblje koje karakterizira transformacija embrija u fetus.
Postoji popis najvažnijih pokazatelja razvoja fetusa, koji su bili temelj za dešifriranje ultrazvučnog izvješća. To uključuje: KTR, PAPP-A, broj otkucaja srca, BPR, TVP, hCG, NK, itd. Kako bi se utvrdila točna prognoza za tijek trudnoće, stručnjak treba usporediti osobne podatke svoje pacijentice dobivene tijekom prve trudnoće. skrining s odobrenim standardima koji su propisani u odgovarajućim tablicama.
Coccyx-parijetalna veličina
CTE je jedan od najvažnijih pokazatelja probira tijekom trudnoće. Ovaj parametar označava duljinu embrija/fetusa, koja se mjeri od tjemena (vrha glave) do kokcigealne kosti. Ako CTE odstupa od svog normalnog raspona, može se pretpostaviti da je intrauterini razvoj nerođenog djeteta ugrožen.
Prema medicinskim opažanjima, brojčana oznaka kokcigealno-parijetalne veličine povećava se s povećanjem gestacijske dobi. Ponekad smanjenje dotičnog indeksa ukazuje na netočno utvrđenu dob fetusa. U ovom slučaju možemo govoriti o jednoj od varijanti norme. Radi potvrde dijagnoze pacijent se treba dogovoriti za 2. ultrazvučni pregled.

CTE je jedan od glavnih pokazatelja stanja fetusa
Brzina otkucaja srca
Stanje otkucaja srca zahtijeva redovito medicinsko praćenje, jer ako postoje patološki procesi u djetetovom tijelu, oni će se otkriti na vrijeme. Ako se anomalija otkrije u izuzetno ranoj fazi razvoja, vjerojatnost povoljnog ishoda će se povećati.
Do 3-4 tjedna bebin CV ritam podudara se s otkucajima srca njegove majke. Prosječna vrijednost kreće se od 76 do 84 otkucaja u minuti tijekom normalnog funkcioniranja ženskog tijela.
Nadalje, kada struktura srca fetusa uđe u novu fazu prirodnog poboljšanja, broj njegovih kontrakcija počet će ravnomjerno rasti. Svaka 24 sata vrijednost će premašiti prethodni "rekord" za otprilike 2,5-3 jedinice. Dakle, do 8-9 tjedana, broj otkucaja srca djeteta koji se razvija prema odobrenoj normi dosegnut će 172-176 otkucaja / min.
Ako prije 83-85 dana trudnoće ultrazvučna dijagnostika nije otkrila takve opasne pojave kao što su deformacija fetusa ili potpuni nedostatak otkucaja srca, tada se smrznuta trudnoća može isključiti s popisa mogućih patologija. Daljnje faze formiranja tijela manje su teške od 12-tjednog "spartanskog maratona".
Pod uvjetom da su za probir korišteni poboljšani i kvalitetni modeli medicinskih uređaja, potencijalni roditelji moći će dobiti informativniji opis trenutnog stanja djeteta. Ne biste trebali pribjegavati 3D/4D ultrazvuku osim ako to nije apsolutno neophodno. Iako takvi suvremeni uređaji mogu bilježiti intrauterinu aktivnost i izgled bebe, njihova doza zračenja u slučaju zlouporabe ultrazvuka može negativno utjecati na zdravlje djeteta.
Dužina nosne kosti
Promjene u strukturi duguljaste nosne kosti također ukazuju na prisutnost odstupanja. Proučavajući stanje fetusa kojima su dijagnosticirane urođene bolesti, znanstvenici su došli do zaključka da se genetski neuspjeh često izražava u nerazvijenosti koštanih struktura nosa. Prvi probir tijekom trudnoće za određivanje duljine nosne kosti (NB) provodi se ne prije 12-13 tjedana. Ako je liječnik naredio ultrazvučni pregled u 10-11 tjednu trudnoće, to znači da treba samo provjeriti prisutnost nosne kosti.
U medicinskoj praksi često postoje značajna odstupanja od norme ultrazvučnog ultrazvuka, što se zapravo pokazalo kao manifestacija individualnosti nerođenog djeteta. U tom će slučaju pokazatelji drugih testova odgovarati standardu.
Debljina ovratnika
Glavni cilj TVP studije je izmjeriti debljinu nabora koji se nalazi na stražnjoj strani vrata. Kada se formiraju glavni organski sustavi fetusa, područje okovratnog prostora počinje se puniti posebnom tekućinom, čija se količina podvrgava pažljivoj analizi.
Ako je indikator na prvom pregledu premašio debljinu od 3 milimetra, tada se s velikom vjerojatnošću može posumnjati na oštećenje kromosomskih segmenata.
Proučavanje strukture žumanjčane vrećice
Jednostavno rečeno, žumanjčana vrećica je privremeni organ koji pomaže u održavanju života embrija u početnoj fazi njegovog formiranja. Od trenutka začeća, ova važna neoplazma je nekoliko puta veća od veličine nerođenog djeteta.
Treba napomenuti da otkrivanje deformacije vezikula žumanjka ili precijenjeni / sniženi pokazatelj u većini slučajeva ukazuje na razvoj opasne bolesti, na primjer, Downov sindrom. Ponekad se u takvim okolnostima dijagnosticira smrznuta trudnoća - prerana smrt embrija.
Ne smijete zanemariti prvi pregled, jer će uz njegovu pomoć sonolog moći pažljivije ispitati jedinstvenu strukturu, donoseći odgovarajuće zaključke o njezinom stanju. Ako postoji opasnost od uništenja žumanjčane vrećice, nužna je hitna liječnička intervencija. To je zbog činjenice da mjehurić formiran samo 3-3,5 mjeseca kontrolira mnoge procese u tijelu djeteta.
Njegove najznačajnije funkcije uključuju:
- identifikacija iznimno važnih proteinskih struktura uključenih u izgradnju zaštitnih membrana za embrionalne stanice;
- formiranje kapilarne mreže i crvenih krvnih stanica, koje će postati "temelj za polaganje" krvožilnog sustava fetusa;
- privremena zamjena jetre;
- određivanje djetetovog spola isporukom spolnih stanica proizvedenih u šupljini žumanjčane vrećice.
Ovaj organ je također odgovoran za zaštitu malog organizma od majčinih antitijela. Koliko god kontroverzno zvučalo, stanice imunološkog sustava žene, poput vojnika koji čuvaju ljudsko zdravlje, napadaju fetus, videći ga kao potencijalnu prijetnju - strani element. Kako bi se embriju osiguralo sigurno životno okruženje, žumanjčana vrećica aktivno izlučuje hormone koji počinju sudjelovati u procesu snižavanja krvnog tlaka, „umirivanja“ imunološkog otpora i pripreme mliječnih žlijezda za dojenje.

Nakon 12-14 tjedana, mjehurić prestaje sa svojom aktivnošću, postupno se transformirajući u inkluziju sličnu cisti, lokaliziranu u blizini pupkovine.
Položaj posteljice
Lokalizacija posteljice utječe na tijek nadolazeće trudnoće, stoga se tijekom sveobuhvatnog pregleda posvećuje puno vremena. Prema medicinskom standardu, ovaj organ ne bi trebao biti smješten u donjem dijelu maternice, jer njegova abnormalna struktura izaziva začepljenje porođajnog kanala. Ovo uobičajeno ginekološko odstupanje naziva se prezentacija.
Otkrivanje bolesti tijekom prvog pregleda tijekom rane trudnoće nije uvijek razlog za zabrinutost. U ranoj fazi još uvijek postoji šansa za promjenu izuzetno nesigurnog položaja - u narednom razdoblju trudnoće, maternica se može podići, zauzimajući svoje odgovarajuće mjesto. Ako se ne primijeti povoljan ishod, liječnici počinju razvijati detaljan akcijski plan, koji podrazumijeva pojedinačne pokazatelje za određenog pacijenta.
Biparentalna veličina glave fetusa
BDP je izuzetno važan indeks, koji također ulazi u rezultate prvog probira. Ne ulazeći u detalje medicinske terminologije, možemo reći da ovaj pokazatelj podrazumijeva mjerenje glave duž male osi - udaljenosti od jedne temporalne kosti do druge. Biparentalna veličina fetusa je od posebne vrijednosti, prvenstveno zbog izravnog odnosa s mozgom koji se nalazi u lubanji.
Budući da je ovaj organ glavni element središnjeg živčanog sustava, kao i središnji procesor tjelesnog sustava, njegovo stanje s posebnom pozornošću prati stručnjak koji provodi ultrazvučni pregled.
Ako se u konačnim podacima probira ne uoče nikakvi sumnjivi znakovi, tada se mozak normalno razvija. Nizak indeks ukazuje na nedostatak u bilo kojem dijelu mozga ili kašnjenje u njegovom razvoju.
Kemija krvi
Nakon što se dobiju rezultati ultrazvučne dijagnostike, na temelju kojih se utvrđuje stvarna gestacijska dob, trudnica će morati proći završnu fazu perinatalnog pregleda - biokemiju krvi. Probir uključuje provođenje 2 testa, od kojih svaki pomaže identificirati elemente proteinskog podrijetla - PAPP-A i hCG.

2-3 dana prije biokemije krvi trudnice preporuča se smanjiti količinu konzumacije brze hrane, začina, orašastih plodova, masne hrane, čokolade i slatkiša.
PAPP-A je poseban hormon (plazma protein A) odgovoran za postupan i siguran razvoj djeteta u maternici. Obično se pokazatelji o njegovom sadržaju određuju tek od 12-13 tjedana, međutim, kao iznimka, postupak uzorkovanja krvi provodi se nešto ranije.
Humani korionski gonadotropin također je hormon koji se, za razliku od proteina A, počinje proizvoditi odmah nakon začeća. Važno je napomenuti da njegova količina aktivno doseže maksimalnu vrijednost 11-12 tjedana, a zatim se razina hCG postupno smanjuje, fiksirajući se na stabilnoj razini.
Čim pacijent prođe cijeli perinatalni pregled, liječnici će početi uspoređivati identificirane indekse s normom, donoseći puni konačni zaključak.
Koje se patologije mogu otkriti tijekom prvog pregleda?
Uz pomoć opsežne studije u prvom tromjesečju može se otkriti prilično impresivan popis patologija koje uzrokuju komplikacije različite težine, u rasponu od deformacije organa do smrti djeteta. Najčešće identificirane bolesti uključuju:
- hidrocefalus;
- glioma;
- Downov sindrom;
- cerebralna kila;
- astrocitom;
- Shershevsky-Turnerov sindrom;
- pupčana kila;
- aneurizma;
- Patauov sindrom;
- bradikardija;
- meningokela;
- intrauterina infekcija;
- Edwardsov sindrom;
- hipoksija;
- tahikardija;
- Smith-Opitzov sindrom;
- kašnjenje u razvoju;
- anemija;
- hemimelija (nerazvijenost udova);
- Cornelia de Lange sindrom;
- srčana bolest.
Samo liječnik ima pravo dijagnosticirati gore navedene kongenitalne bolesti, budući da interpretacija ultrazvuka koju pacijent samostalno izvodi može biti netočna. Formiranje dijagnoze na temelju pokazatelja prvog probira podrazumijeva sveobuhvatnu kvalitativnu analizu svih dobivenih podataka, uzimajući u obzir svaki aspekt i zamku. Zato se budućim majkama savjetuje da svoje zdravlje i život svoje bebe povjere samo profesionalcu. Konstruktivno jedinstvo između pacijenta i liječnika povećava vjerojatnost rađanja zdravog djeteta.
Moderna opstetricija i ginekologija široko koriste perinatalni probir trudnica. Ovo je doista vrlo korisno za prepoznavanje i rano dijagnosticiranje mogućih problema: razvojne patologije, genetske i kromosomske abnormalnosti fetusa.
Da biste ga podvrgli bez straha i brige, bolje je saznati više o takvom pregledu. To će vam pomoći da se psihološki pripremite za to i više.
Što je anketa?
Probir nužno uključuje ultrazvuk i biokemijske studije. Ranije je bio propisan samo pacijentima s rizikom:
- Oni koji imaju djecu s genetskim poremećajima ili vlastito dijete s genetskom bolešću u obiteljskoj liniji po mužu ili ženi.
- Uz neuspješno iskustvo prethodne trudnoće (spontani pobačaji, prerano rođenje, smrznuta u maternici ili mrtvorođena djeca).
- Udata za bliskog rođaka.
- Nakon što ste imali virusnu ili bakteriološku bolest tijekom trenutne trudnoće.
- Uzimanje lijekova koji su kontraindicirani tijekom trudnoće.
Prema suvremenim zahtjevima, apsolutno sve trudnice moraju proći prvi pregled.
Svrha studije
Probir promiče ranu dijagnozu razvojnih abnormalnosti i kromosomskih abnormalnosti, ali ne daje odmah točnu dijagnozu.
Štoviše, postoje i lažno pozitivni rezultati uzrokovani raznim čimbenicima. Rezultati mogu biti iskrivljeni zbog:
- Dijabetes melitus, osobito nekompenzirani.
- Prekomjerna ili premala tjelesna težina.
- Začeće pomoću tehnologije in vitro oplodnje (IVF).
- Višeplodna trudnoća.
- Nezadovoljavajuće psihološko stanje trudnice.
- Amniocenteza prije probira.
- Hormonska terapija.
Ako primarne studije pokazuju odstupanja od norme, to ne znači da je dijete nezdravo. Ovo je vjerojatno signal nekog rizika od patologija.
Najvjerojatnije će liječnik predložiti daljnji pregled i otkriti razlog takvih odstupanja.
Uvjeti

Prvi probir propisan je u razdoblju od 10 do 13 tjedana trudnoće, optimalna opcija je 11-12 tjedana, kako bi se smanjila moguća pogreška u izračunavanju vremena i dobio odgovarajući rezultat. Pregled se preporučuje svim trudnicama. Uključuje:
- Ultrazvuk. Može se provesti abdominalno kroz površinu trbuha ili transvaginalno, pomoću posebnog senzora.
- Biokemijski probir je laboratorijska biokemijska pretraga krvi. Uzima se uzorak od približno 10 mililitara venske krvi.
Prvim ultrazvučnim pregledom utvrđuje se točnije vrijeme začeća na temelju znakova zrelosti ploda, mjesta u maternici gdje je prirasla oplođena jajna stanica, veličine i konzistencije posteljice, utvrđuje se višeplodna trudnoća i parametri ploda.
Organi i sustavi formirani do tog vremena imaju svoje pokazatelje i karakteristike normalnog razvoja. Podložno mjerenju:
- Obilježja duljine - trtica-parijetalna veličina bebe (CTR).
- Pregledavaju se i mjere dimenzije nosne kosti.
- Dijagnostički je zanimljiva zona okovratnika, njena debljina.
- Uspoređuju se hemisfere mozga, njihova simetrija, položaj i volumen.
- Određuju se srčane komore, koronarne žile, mjeri se broj otkucaja srca i veličina svih srčanih struktura.
- Parametri glave fetusa: biparietalna (interparietalna) veličina, opseg glave, područje od čela do potiljka (sagitalna veličina).
- Duljina cjevastih kostiju već formiranih udova (bedro, potkoljenica, rame, podlaktica).
- Veličina trbuha, položaj i parametri unutarnjih organa.
Sva mjerenja uspoređuju se s normalnim pokazateljima za odgovarajuće razdoblje razvoja i analizom rezultata za biokemiju i hormone.
Uloga prvog ultrazvuka probira neprocjenjiva je u pogledu izgleda za trudnoću. Ova instrumentalna metoda istraživanja pokazuje velike anomalije kada je još uvijek moguće sigurno prekinuti patološku trudnoću.
Laboratorijska istraživanja

Biokemijski probir sastavni je dio prvog studijskog kompleksa. Nakon dobivanja rezultata ultrazvuka, od žene se uzima uzorak venske krvi za sljedeće pretrage:
- Prvi hormon proizveden tijekom trudnoće (hCG - humani korionski gonadotropin). Povećanje ili smanjenje razine gonadotropina važan je klinički znak. Pokazatelji njegove koncentracije u pojedinoj ženi uspoređuju se s referentnim standardima, koji su vezani za vrijeme u tjednu.
- Za protein plazme A (PAPP-A), protein koji proizvodi posteljica.
Rezultati ispitivanja i normalni pokazatelji nužno se razmatraju u odnosu na rok. Odstupanje od standardne norme može biti dijagnostički znak samo u kombinaciji s tumačenjem ultrazvuka.
Ako obrada dobivenih podataka karakterizira tijek trudnoće kao normalan, daje se negativan rezultat početnog pregleda.
Otkrivanje anomalije izražava se na skali rizika. Ako je stupanj visok, propisane su dodatne studije.
Oni uključuju ponovljene preglede u drugom i trećem tromjesečju trudnoće, a po potrebi i dublje studije. Ginekolog može trudnicu uputiti na amniocentezu. Ovo je mini-operacija za dobivanje amnionske tekućine za detaljnu studiju, biopsija korionskih resica za razjašnjavanje ili uklanjanje sumnje na dijagnozu, kordocenteza (test krvi iz pupkovine).
Pripremne aktivnosti
Kako se pripremiti za prvi pregled tijekom trudnoće? Posjet antenatalnoj klinici obično se obavlja prema dogovoru sa specijalistom. Priprema nije teška, ali zahtijeva odgovoran pristup:
- Dan prije pregleda pridržavati se dijete koja isključuje masnu hranu i meso, te ne konzumirati alergene namirnice - naranče, mandarine, med, plodove mora, čokoladne proizvode.
- Suzdržite se od seksualnog kontakta.
- Preporučljivo je prvi probir obaviti isti dan iu istoj zdravstvenoj ustanovi.
- Izvažite se prije pregleda, vaša tjelesna težina je navedena na kartici.
- Provedite higijenske postupke.
- Jutarnji pregled se provodi natašte, prihvatljiva je mala količina negazirane vode.
- Ako se pregled provodi poslijepodne ili navečer, suzdržite se od jela 4 sata prije postupka.
- Tijekom ultrazvučne metode abdomena, liječnik će vas upozoriti na to, uzmite sa sobom negaziranu vodu za punjenje mjehura, dovoljno je 0,5 litara pola sata prije postupka.
- Prvo se izvodi ultrazvuk, a druga faza je uzimanje krvi.
Nalazi će biti obrađeni, liječnik će odrediti dan i dati odgovore. Izračun rezultata prvog pregleda provodi se prema shemi, usporedbom sa standardima i izračunom stupnja rizika.
Kako se ocjenjuju rezultati?

Izračunava se koeficijent stvarnog odstupanja od standarda. Uzimaju se u obzir regija prebivališta i trajanje trudnoće. Rezultat se označava oznakom MoM i određuje generalizirani koeficijent rizika za određene genetske bolesti.
Rezultati prvog probira su alarmantni ako je generalizirani nalaz u rasponu od 1:250 do 1:380, a hormonska razina u krvi ispod 0,5 ili iznad 2,5 medijana jedinica.
Pokazatelj PAPP-A ispod normale može potvrditi mogućnost bolesti u kombinaciji s drugim znakovima. Ako su ostali rezultati normalni, povećanje proteina-A ne smatra se patologijom. Istodobno, ne zaboravite na vjerojatnost lažno pozitivnih rezultata.
Karenca ne bi trebala biti popraćena strahovima i pregledavanjem internetskih stranica. Ako postoji problem, mora se potvrditi i riješiti, ako je sve u redu, nastavite mirno podnositi dijete s pozitivnim stavom. Pregledom se ne postavlja konačna dijagnoza, već se samo pojašnjava stupanj rizika u odnosu na daljnji razvoj ploda i trudnoće.
Dijagnostička vrijednost pregleda
Na kraju prvog tromjesečja probirom se mogu otkriti sljedeće abnormalnosti:
- Poremećaji u razvoju neuralne cijevi - rudimenta središnjeg živčanog sustava fetusa.
- Kila pupkovine (omfalokela) je mjesto unutarnjih organa izvan trbušne šupljine u hernijalnoj vrećici.
- Ne dvostruki, već trostruki set kromosoma (triploidija).
- Genetski sindromi: Down, Edwards, Patau, Smith-Opitz, de Lange.
Prvi probir je vrlo informativan dijagnostički test i važan je za daljnje praćenje trudnoće i fetalnog života.
Trudnice se boje takvih pregleda, brinu za rezultate i zdravlje svoje bebe.
Važan je pozitivan psihološki stav i objašnjenja o važnosti rane dijagnoze za zdravlje nerođenog djeteta – tada se povećava vjerojatnost negativnih rezultata prvog pregleda, u što su se uvjerile mnoge majke.
Ako su njegovi rezultati dvojbeni, možete se podvrgnuti drugom pregledu: najkasnije 13 tjedana, u drugoj zdravstvenoj ustanovi.
Medicinske tehnologije osmišljene su tako da smanje rizike trudnoće za majku i fetus, a ne da žene dovedu u psihološku slijepu ulicu. Tretirajte probir kao korak po korak potvrdu normalnog razvoja djeteta.
Prenatalni probir je kombinirani biokemijski i ultrazvučni pregled koji se sastoji od krvne pretrage za određivanje razine glavnih hormona trudnoće i klasičnog ultrazvuka fetusa s mjerenjem nekoliko vrijednosti.
Prvi probir ili "dvostruki test" (11-14 tjedana)
Probir uključuje dvije faze: podvrgavanje ultrazvuku i vađenje krvi za analizu.
Ultrazvučnim pregledom dijagnostičar utvrđuje broj fetusa, gestacijsku dob te uzima dimenzije embrija: CTE, BPR, veličinu vratnog nabora, nosne kosti i dr.
Prema tim podacima možemo reći koliko se beba pravilno razvija u maternici.
Ultrazvučni pregled i njegove norme
Procjena veličine embrija i njegove strukture. Kokcigealno-tjemena veličina (CTR)- ovo je jedan od pokazatelja razvoja embrija, čija veličina odgovara gestacijskoj dobi.
KTR je veličina od trtice do tjemena, isključujući duljinu nogu.
Postoji tablica normativnih vrijednosti CTE-a prema tjednu trudnoće (vidi tablicu 1).
Tablica 1 - Norma KTE prema gestacijskoj dobi
Odstupanje veličine fetusa od norme prema gore ukazuje na brzi razvoj bebe, što je preteča trudnoće i rođenja velikog fetusa.
Veličina fetalnog tijela je premala, što ukazuje na:
- gestacijsku dob u početku je netočno odredio lokalni ginekolog, čak i prije posjeta dijagnostičaru;
- kašnjenje u razvoju kao rezultat hormonskog nedostatka, zarazne bolesti ili drugih bolesti u djetetovoj majci;
- genetske patologije razvoja fetusa;
- intrauterina fetalna smrt (ali samo pod uvjetom da se otkucaji fetalnog srca ne čuju).
Biparietalna veličina (BDS) glave fetusa je pokazatelj razvoja bebinog mozga, mjeren od sljepoočnice do sljepoočnice. Ova vrijednost također raste proporcionalno trajanju trudnoće.

Tablica 2 - Norma BDP glave fetusa u određenoj fazi trudnoće
Prekoračenje norme BPR glave fetusa može ukazivati na:
- veliki plod, ako su ostale veličine također iznad normale tjedan ili dva;
- nagli rast embrija, ako su preostale dimenzije normalne (za tjedan ili dva svi bi se parametri trebali izravnati);
- prisutnost tumora mozga ili cerebralne kile (patologije nespojive sa životom);
- hidrocefalus (dropsija) mozga zbog zarazne bolesti u trudnice (propisuju se antibiotici i, uz uspješno liječenje, održava se trudnoća).
Biparietalna veličina je manja od normalne u slučaju nerazvijenosti mozga ili odsutnosti nekih njegovih dijelova.
Debljina okovratnog prostora (TVP) ili veličina "vratnog nabora"- ovo je glavni pokazatelj koji, ako odstupa od norme, ukazuje na kromosomsku bolest (Downov sindrom, Edwardsov sindrom ili neki drugi).
Kod zdravog djeteta TVP ne smije biti veći od 3 mm (za ultrazvuk koji se izvodi preko abdomena) i veći od 2,5 mm (za vaginalni ultrazvuk).
Vrijednost TVP-a sama po sebi ne znači ništa, to nije smrtna presuda, to je jednostavno rizik. Možemo govoriti o visokoj vjerojatnosti razvoja kromosomske patologije u fetusu samo u slučaju loših rezultata krvnog testa za hormone i kada je veličina cervikalnog nabora veća od 3 mm. Zatim, kako bi se razjasnila dijagnoza, propisuje se biopsija korionskih resica kako bi se potvrdila ili opovrgla prisutnost kromosomske patologije fetusa.

Tablica 3 - TVP norme po tjednu trudnoće
Dužina nosne kosti. U fetusa s kromosomskom abnormalnošću, okoštavanje se javlja kasnije nego u zdravog fetusa, stoga, u slučaju razvojnih abnormalnosti, nosna kost ili nedostaje pri prvom pregledu (u 11. tjednu) ili je njezina veličina premala (od 12. tjedna). ).
Duljina nosne kosti uspoređuje se sa standardnom vrijednošću od 12. tjedna trudnoće, u 10-11 tjedana liječnik može samo naznačiti njegovu prisutnost ili odsutnost.
Ako duljina nosne kosti ne odgovara razdoblju trudnoće, ali su drugi pokazatelji normalni, nema razloga za zabrinutost.
Najvjerojatnije je ovo individualna značajka fetusa, na primjer, nos takve bebe bit će mali i prćast, poput njegovih roditelja ili nekog od njegovih bliskih rođaka, na primjer, njegove bake ili pradjeda.

Tablica 4 - Normalna duljina nosne kosti
Također, na prvom ultrazvučnom pregledu dijagnostičar bilježi da li se vide kosti svoda lubanje, leptir, kralježnica, kosti udova, prednja trbušna stijenka, želudac i mokraćni mjehur. U ovoj fazi već su jasno vidljivi naznačeni organi i dijelovi tijela.
Procjena vitalne aktivnosti fetusa. U prvom tromjesečju trudnoće vitalna aktivnost embrija karakterizirana je srčanom i motoričkom aktivnošću.
Budući da su fetalni pokreti obično periodični i jedva vidljivi u ovoj fazi, samo otkucaji srca embrija imaju dijagnostičku vrijednost, a motorička aktivnost se jednostavno bilježi kao "određena".
Otkucaji srca (HR) fetus, bez obzira na spol, u 9-10 tjedana trebao bi biti u rasponu od 170-190 otkucaja u minuti, od 11. tjedna do kraja trudnoće - 140-160 otkucaja u minuti.
Otkucaji srca fetusa ispod normale (85-100 otkucaja / min) ili iznad normale (više od 200 otkucaja / min) alarmantni su znak, u kojem se propisuje dodatni pregled i, ako je potrebno, liječenje.
Proučavanje ekstraembrionalnih struktura: žumanjčane vrećice, koriona i amniona. Također, ultrazvučni dijagnostičar u ultrazvučnom protokolu probira (drugim riječima, u obrascu rezultata ultrazvuka) bilježi podatke o žumanjčanoj vrećici i korionu, o dodacima i zidovima maternice.
Žumanjčana vrećica- ovo je organ embrija koji je do 6. tjedna odgovoran za proizvodnju vitalnih proteina, igra ulogu primarne jetre, krvožilnog sustava i primarnih zametnih stanica.
Općenito, žumanjčana vrećica obavlja razne važne funkcije do 12-13 tjedna trudnoće, nakon čega više nema potrebe za njom, jer fetus već razvija zasebne organe: jetru, slezenu itd., koji će preuzeti sve odgovornosti za osiguranje vitalnih funkcija.
Do kraja prvog tromjesečja žumanjčana vrećica se smanjuje i pretvara u cističnu tvorevinu (žumanjčanu peteljku), koja se nalazi blizu baze pupkovine. Stoga, u 6-10 tjedana žumanjčana vrećica ne smije biti veća od 6 mm u promjeru, a nakon 11-13 tjedana, normalno se uopće ne vidi.
Ali sve je čisto individualno, glavna stvar je da ne završi svoje funkcije prije roka, tako da do 8-10 tjedana treba imati najmanje 2 mm (ali ne više od 6,0-7,0 mm) u promjeru.
Ako je prije 10. tjedna žumanjčana vrećica manja od 2 mm, to može ukazivati na trudnoću koja se ne razvija ili na nedostatak progesterona (tada se propisuje Duphaston ili Utrozhestan), a ako je u bilo kojem trenutku u prvom tromjesečju promjer žumanjčana vrećica je veća od 6-7 mm, onda to ukazuje na rizik od razvoja patologija u fetusu.
Korion- Ovo je vanjska ljuska embrija, prekrivena mnogim resicama koje rastu u unutarnju stijenku maternice. U prvom tromjesečju trudnoće horion osigurava:
- hranjenje fetusa potrebnim tvarima i kisikom;
- uklanjanje ugljičnog dioksida i drugih otpadnih proizvoda;
- zaštita od prodiranja virusa i infekcija (iako ova funkcija nije izdržljiva, ali s pravodobnim liječenjem fetus se ne zarazi).
U granicama normale, lokalizacija koriona je “na dnu” šupljine maternice (na gornjoj stijenci), na prednjoj, stražnjoj ili jednoj od bočnih stijenki (lijevo ili desno), a struktura koriona treba ne mijenjati.
Položaj koriona u području unutarnjeg ždrijela (prijelaz maternice u cerviks), na donjem zidu (na udaljenosti od 2-3 cm od ždrijela) naziva se prezentacija koriona.
Ali takva dijagnoza ne ukazuje uvijek na previju placente u budućnosti; obično se korion "pomiče" i čvrsto je fiksiran više.
Korionska prezentacija povećava rizik od spontanog pobačaja, stoga s ovom dijagnozom ostanite u krevetu, manje se krećite i nemojte pretjerano raditi. Postoji samo jedan tretman: ležite danima u krevetu (ustanite samo da biste otišli na toalet), s vremena na vrijeme podignite noge i ostanite u tom položaju 10-15 minuta.
Do kraja prvog tromjesečja korion će postati posteljica, koja će postupno "sazrijevati" ili, kako se još kaže, "stariti" do kraja trudnoće.
Do 30 tjedana trudnoće – stupanj zrelosti 0.
Time se procjenjuje sposobnost posteljice da djetetu pruži sve što je potrebno u svakoj fazi trudnoće. Postoji i koncept "preranog starenja posteljice", što ukazuje na komplikaciju trudnoće.
Vodenjak- Ovo je unutarnja vodena membrana embrija u kojoj se nakuplja amnionska tekućina (amnionska tekućina).
Količina amnionske tekućine u 10 tjedana je oko 30 ml, u 12 tjedana - 60 ml, a zatim se povećava za 20-25 ml tjedno, au 13-14 tjedana već sadrži oko 100 ml vode.
Prilikom pregleda maternice od strane oftalmologa može se otkriti povećani tonus miometrija maternice (ili hipertoničnost maternice). Normalno, maternica ne bi trebala biti u dobroj formi.
Često se u rezultatima ultrazvuka može vidjeti unos "lokalno zadebljanje miometrija uz stražnji/prednji zid", što znači i kratkotrajnu promjenu mišićnog sloja maternice zbog osjećaja uznemirenosti trudnice tijekom ultrazvuka i , i povećani tonus maternice, što je prijetnja spontanog pobačaja.
Također se pregledava grlić maternice, njegov otvor mora biti zatvoren. Duljina cerviksa u 10-14 tjednu trudnoće trebala bi biti oko 35-40 mm (ali ne manja od 30 mm za prvorotke i 25 mm za višerotke). Ako je kraći, to ukazuje na opasnost od preranog poroda u budućnosti. Približavajući se danu očekivanog poroda, grlić maternice će se skratiti (ali trebao bi biti najmanje 30 mm do kraja trudnoće), a prije samog poroda otvorit će mu se ždrijelo.
Odstupanje od norme nekih parametara tijekom prvog probira ne daje razloga za zabrinutost, samo treba pažljivije pratiti buduće trudnoće, a tek nakon drugog probira možemo govoriti o riziku od razvoja defekata u fetusu.

Standardni protokol ultrazvuka u prvom tromjesečju
Biokemijski probir (“double test”) i njegovo tumačenje
Biokemijski probir prvog tromjesečja uključuje određivanje dva elementa sadržana u krvi žene: razine slobodnog b-hCG i plazma proteina-A - PAPP-A. To su dva hormona trudnoće i uz normalan razvoj djeteta trebali bi odgovarati normi.
Ljudski korionski gonadotropin (hCG) sastoji se od dvije podjedinice – alfa i beta. Slobodni beta-hCG jedinstven je na svoj način, pa se njegova vrijednost uzima kao glavni biokemijski marker koji se koristi za procjenu rizika od kromosomske patologije u fetusa.

Tablica 5 - Norma b-hCG tijekom trudnoće po tjednima
Povećanje vrijednosti slobodnog b-hCG ukazuje na:
- rizik od Downovog sindroma u fetusu (ako je norma dvostruko veća);
- višestruka trudnoća (razina hCG raste proporcionalno broju fetusa);
- trudnica ima dijabetes melitus;
- gestoza (tj. s povišenim krvnim tlakom + edem + otkrivanje proteina u urinu);
- malformacije fetusa;
- hidatiformni madež, koriokarcinom (rijetka vrsta tumora)
Smanjenje vrijednosti beta-hCG ukazuje na:
- rizik od pojave Edwardsovog sindroma (trisomija 18) ili Patauovog sindroma (trisomija 13) u fetusa;
- prijetnja pobačaja;
- kašnjenje u razvoju fetusa;
- kronična placentna insuficijencija.
PAPP-A– plazma protein-A povezan s trudnoćom.

Tablica 6 - Norma PAPP-A tijekom trudnoće po tjednima
Smanjena razina PAPP-A u krvi trudnice daje dobar razlog za pretpostavku da postoji rizik:
- razvoj kromosomske patologije: Downov sindrom (trisomija 21), Edwardsov sindrom (trisomija 18), Pataijev sindrom (trisomija 13) ili Cornelia de Lange sindrom;
- spontani pobačaj ili intrauterina fetalna smrt;
- fetoplacentarna insuficijencija ili malnutricija fetusa (tj. nedovoljna tjelesna težina zbog pothranjenosti djeteta);
- razvoj preeklampsije (procjenjuje se zajedno s razinom faktora rasta placente (PLGF). Visok rizik od razvoja preeklampsije ukazuje smanjenje PAPP-A zajedno sa smanjenjem faktora rasta placente.
Do povećanja PAPP-A može doći ako:
- žena nosi blizance/trojke;
- fetus je velik i masa placente je povećana;
- posteljica je nisko smještena.
U dijagnostičke svrhe oba su pokazatelja važna, pa se obično razmatraju u kombinaciji. Dakle, ako je PAPP-A snižen, a beta-hCG povećan, postoji rizik da fetus ima Downov sindrom, a ako su oba pokazatelja snižena, postoji rizik od Edwardsovog sindroma ili Patau sindroma (trisomija 13).
Nakon 14. tjedna trudnoće, test za PAPP-A smatra se neinformativnim.
Drugi probir drugog tromjesečja (u 16-20 tjednu)
II probir, u pravilu, propisan je u slučaju odstupanja u probiru I, rjeđe kada postoji prijetnja pobačaja. Ako nema abnormalnosti, može se izostaviti drugi sveobuhvatni pregled, već se može napraviti samo ultrazvučni pregled fetusa.
Ultrazvučni pregled: norme i odstupanja
Ultrazvuk probira u ovoj fazi usmjeren je na određivanje "kosturne" strukture fetusa i razvoja njegovih unutarnjih organa.
Fetometrija. Dijagnostičar bilježi predložaj fetusa (stražnički ili cefalički) i uzima druge pokazatelje fetalnog razvoja (vidi tablicu 7 i 8).

Tablica 7 - Standardne veličine fetusa prema ultrazvuku
Kao i kod prvog pregleda, iu drugom se mjeri duljina nosne kosti. Ako su drugi pokazatelji normalni, odstupanje duljine nosne kosti od norme ne smatra se znakom kromosomskih patologija u fetusu.

Tablica 8 - Normalna duljina nosne kosti
Prema obavljenim mjerenjima može se procijeniti prava gestacijska dob.
Anatomija fetusa. Ultrazvučni stručnjak pregledava unutarnje organe djeteta.

Tablica 9 - Normativne vrijednosti fetalnog cerebeluma po tjednima
Dimenzije bočnih moždanih komora i magne cisterne fetusa ne bi smjele prelaziti 10-11 mm.
Obično drugi pokazatelji, kao što su: Nazolabijalni trokut, Očne duplje, Kralježnica, 4-komorni dio srca, Presjek kroz 3 krvne žile, Želudac, Crijeva, Bubrezi, Mjehur, Pluća - u nedostatku vidljivih patologija, označeni su kao "normalni". ”.
Mjesto pričvršćivanja pupkovine na prednji trbušni zid i na središte posteljice smatra se normalnim.
Abnormalno pričvršćivanje pupkovine uključuje rubno, školjkasto i rascijepljeno, što dovodi do poteškoća u procesu rađanja, fetalne hipoksije, pa čak i njegove smrti tijekom poroda, ako nije propisan planirani CS ili u slučaju prijevremenog poroda.
Stoga, kako bi se izbjegla smrt fetusa i gubitak krvi kod žene tijekom poroda, propisan je planirani carski rez (CS).
Postoji i rizik od kašnjenja u razvoju, ali uz normalne pokazatelje razvoja djeteta i pažljivo praćenje trudnice, sve će biti dobro za oboje.
Placenta, pupčana vrpca, amnionska tekućina. Posteljica se najčešće nalazi na stražnjoj stijenci maternice (u obrascu može biti naznačeno više desno ili lijevo), što se smatra najuspješnijim pričvršćivanjem, jer je ovaj dio maternice najbolje prokrvljen.
Područje bliže dnu također ima dobru opskrbu krvlju.
No događa se da je posteljica lokalizirana na prednjem zidu maternice, što se ne smatra nečim patološkim, ali ovo je područje podložno istezanju dok dijete raste unutar maternice, plus aktivni pokreti djeteta - sve to može dovesti do odvajanje posteljice. Osim toga, placenta previa je češća kod žena s prednjom posteljicom.
To nije kritično, samo je ovaj podatak važan za donošenje odluke o načinu poroda (je li potreban carski rez i koje poteškoće mogu nastati tijekom poroda).
Normalno, rub posteljice trebao bi biti 6-7 cm (ili više) iznad unutarnjeg otvora. Njegovo mjesto u donjem dijelu maternice u području unutarnjeg ždrijela, djelomično ili potpuno blokirajući ga, smatra se abnormalnim. Taj se fenomen naziva "placenta previa" (ili niska placentacija).
Informativnije je mjeriti debljinu posteljice nakon 20. tjedna trudnoće. Do sada se bilježi samo njegova struktura: homogena ili heterogena.
Od 16 do 27-30 tjedana trudnoće, struktura posteljice bi trebala biti nepromijenjena i homogena.
Struktura s proširenjem interviloznog prostora (IVS), eho-negativnim formacijama i drugim vrstama abnormalnosti negativno utječe na prehranu fetusa, uzrokujući hipoksiju i kašnjenje u razvoju. Stoga je propisano liječenje Curantilom (normalizira cirkulaciju krvi u placenti), Actoveginom (poboljšava opskrbu fetusa kisikom). Uz pravodobno liječenje, bebe se rađaju zdrave i na vrijeme.
Nakon 30 tjedana dolazi do promjene placente, njenog starenja i, kao rezultat toga, heterogenosti. U kasnijim fazama to je već normalna pojava i ne zahtijeva dodatne preglede ili liječenje.
Normalno, do 30. tjedna, stupanj zrelosti posteljice je "nula".
Količina amnionske tekućine. Da bi odredio njihovu količinu, dijagnostičar izračunava indeks amnionske tekućine (AFI) prema mjerenjima tijekom ultrazvuka.

Tablica 10 - Norme indeksa amnionske tekućine po tjednu
Pronađite svoj tjedan trudnoće u prvom stupcu. Drugi stupac označava normalni raspon za određeno razdoblje. Ako je AFI naveden od strane ultrazvučnog specijalista u rezultatima probira unutar ovog raspona, tada količina amnionske tekućine odgovara normi; manje od norme znači rani oligohidramnij, a više znači polihidramnij.
Postoje dva stupnja ozbiljnosti: umjereni (manji) i teški (kritični) oligohidramnij.
Teški oligohidramnion prijeti abnormalnom razvoju fetalnih udova, deformaciji kralježnice, a djetetov živčani sustav također pati. U pravilu, djeca koja su pretrpjela oligohidramnion u maternici kasne u razvoju i težini.
U slučaju teškog oligohidramnija potrebno je propisati liječenje lijekovima.
Umjereni oligohidramnion obično ne zahtijeva liječenje, samo trebate prilagoditi svoju prehranu, smanjiti tjelesnu aktivnost i uzeti kompleks vitamina (mora sadržavati vitamin E).
Ako kod majke djeteta nema infekcija, preeklampsije ili dijabetesa i ako se beba razvija u normalnim granicama, nema razloga za brigu; najvjerojatnije je to obilježje tijeka ove trudnoće.
Normalno, pupčana vrpca ima 3 žile: 2 arterije i 1 vena. Nedostatak jedne arterije može dovesti do različitih patologija u razvoju fetusa (defekti srca, atrezija i fistula jednjaka, fetalna hipoksija, poremećaji genitourinarnog ili središnjeg živčanog sustava).
Ali možemo govoriti o normalnom tijeku trudnoće, kada je rad arterije koja nedostaje nadoknađena postojećom:
- normalni rezultati krvnih pretraga za hCG, slobodni estriol i AFP, tj. u nedostatku kromosomskih patologija;
- dobri pokazatelji razvoja fetusa (prema ultrazvuku);
- odsutnost nedostataka u strukturi fetalnog srca (ako se u fetusu otkrije otvoreni funkcionalni ovalni prozor, nema razloga za brigu, obično se zatvara do godinu dana, ali je potrebno jednom promatrati kardiologa svaka 3-4 mjeseca);
- nesmetan protok krvi u placenti.
Bebe s takvom anomalijom kao što je "jedna pupčana arterija" (skraćeno EAP) obično se rađaju s malom težinom i često se mogu razboljeti.
Do godinu dana važno je pratiti promjene u djetetovom tijelu, nakon godinu dana života bebe preporuča se temeljito brinuti o njegovom zdravlju: organizirati pravilnu uravnoteženu prehranu, uzimati vitamine i minerale, provoditi jačanje imuniteta postupci - sve to može dovesti stanje malog tijela u red.
Cerviks i stijenke maternice. Ako nema odstupanja, u nalazu ultrazvučnog pregleda bit će naznačeno “Grlić maternice i stijenke maternice bez obilježja” (ili skraćeno bez).
Duljina cerviksa u ovom tromjesečju trebala bi biti 40-45 mm, prihvatljivo je 35-40 mm, ali ne manje od 30 mm. Ako postoji njegovo otvaranje i/ili skraćenje u usporedbi s prethodnim ultrazvučnim mjerenjem ili omekšavanje njegovih tkiva, što se općenito naziva "istmičko-cervikalna insuficijencija" (ICI), tada se propisuje ugradnja opstetričkog rasterećenog pesara ili šivanje za održavanje trudnoće i doći do željenog termina.
Vizualizacija. Obično bi trebao biti "zadovoljavajući". Vizualizacija je teška kada:
- nezgodan položaj fetusa za pregled (beba je jednostavno postavljena na takav način da se ne može sve vidjeti i izmjeriti ili se stalno vrtjela tijekom ultrazvuka);
- prekomjerna tjelesna težina (u stupcu vizualizacije je naznačen razlog - zbog potkožnog masnog tkiva (SFA));
- edem kod buduće majke
- hipertoničnost maternice tijekom ultrazvuka.

Standardni protokol ultrazvuka u drugom tromjesečju
Biokemijski probir ili "trostruki test"
Biokemijski pregled krvi u drugom tromjesečju usmjeren je na određivanje tri pokazatelja - razine slobodnog b-hCG, slobodnog estriola i AFP.
Besplatna stopa beta-hCG pogledajte tablicu ispod, i naći ćete prijepis, slično je u svakoj fazi trudnoće.

Tablica 11 - Stopa slobodnog b-hCG u drugom tromjesečju
Slobodni estriol je jedan od hormona trudnoće koji odražava funkcioniranje i razvoj posteljice. Tijekom normalnog tijeka trudnoće progresivno raste od prvih dana formiranja posteljice.

Tablica 12 - Norma slobodnog estriola po tjednu
Povećanje količine slobodnog estriola u krvi trudnice opaženo je tijekom višestruke trudnoće ili velike težine fetusa.
Smanjenje razine estriola opaženo je u slučajevima fetoplacentalne insuficijencije, prijetećeg pobačaja, hidatidiformnog madeža, intrauterine infekcije, nadbubrežne hipoplazije ili anencefalije (defekt razvoja neuralne cijevi) fetusa, Downov sindrom.
Smanjenje slobodnog estriola za 40% ili više od normativne vrijednosti smatra se kritičnim.
Uzimanje antibiotika tijekom testnog razdoblja također može utjecati na smanjenje estriola u krvi žene.
Alfa fetoprotein (AFP) je protein koji se proizvodi u jetri i gastrointestinalnom traktu djeteta, počevši od 5. tjedna trudnoće od začeća.
Ovaj protein ulazi u majčinu krv kroz placentu i iz amnionske tekućine, a počinje se povećavati u njoj od 10. tjedna trudnoće.

Tablica 13 - AFP norma po tjednu trudnoće
Ako je tijekom trudnoće žena bolovala od virusne infekcije i beba je pretrpjela nekrozu jetre, tada se također opaža povećanje AFP-a u krvnom serumu trudnice.
Treći probir (u 30-34 tjednu)
Ukupno se tijekom trudnoće provode dva probira: u prvom i drugom tromjesečju. U trećem tromjesečju trudnoće provodi se završno praćenje zdravlja ploda, ispituje se njegov položaj, procjenjuje se funkcionalnost posteljice te se odlučuje o načinu poroda.
U tu svrhu se oko 30-36 tjedna propisuje ultrazvuk fetusa, a od 30-32 tjedna kardiotokografija (skraćeno CTG - registracija promjena u srčanoj aktivnosti fetusa ovisno o njegovoj motoričkoj aktivnosti ili kontrakcijama maternica).
Također se može propisati Doppler ultrazvuk, koji vam omogućuje procjenu snage protoka krvi u maternici, posteljici i velikim žilama fetusa. Uz pomoć ove studije liječnik će saznati ima li beba dovoljno hranjivih tvari i kisika, jer je bolje spriječiti pojavu fetalne hipoksije nego rješavati zdravstvene probleme bebe nakon rođenja.
Upravo debljina posteljice, uz stupanj zrelosti, pokazuje njezinu sposobnost opskrbe fetusa svime što je potrebno.

Tablica 14 - Debljina posteljice (normalno)
Ako se debljina smanji, postavlja se dijagnoza hipoplazije placente. Obično je ovaj fenomen uzrokovan kasnom toksikozom, hipertenzijom, aterosklerozom ili zaraznim bolestima koje je žena pretrpjela tijekom trudnoće. U svakom slučaju propisano je liječenje ili terapija održavanja.
Najčešće se hipoplazija placente opaža kod krhkih minijaturnih žena, jer je jedan od čimbenika koji smanjuju debljinu posteljice težina i tjelesna građa trudnice. To nije zastrašujuće, što je opasnije je povećanje debljine posteljice i, kao posljedica toga, njezino starenje, što ukazuje na patologiju koja može dovesti do prekida trudnoće.
Debljina posteljice povećava se s anemijom nedostatka željeza, preeklampsijom, dijabetes melitusom, Rh konfliktom i virusnim ili zaraznim bolestima (prethodnim ili postojećim) u trudnice.
Normalno, postupno zadebljanje posteljice događa se u trećem tromjesečju, što se naziva starenje ili zrelost.
Stupanj zrelosti placente (normalan):
- 0 stupnjeva - do 27-30 tjedana;
- 1. stupanj – 30-35 tjedana;
- 2. stupanj – 35-39 tjedana;
- Faza 3 – nakon 39 tjedana.
Rano starenje posteljice prepuno je nedostatka hranjivih tvari i kisika, što prijeti fetalnom hipoksijom i kašnjenjem u razvoju.
Količina amnionske tekućine također igra važnu ulogu u trećem tromjesečju. Ispod je standardna tablica za indeks amnionske tekućine - parametar koji karakterizira količinu vode.

Ispod je tablica standardnih veličina fetusa prema tjednu trudnoće. Beba možda malo ne odgovara navedenim parametrima, jer su sva djeca individualna: neka će biti velika, druga će biti mala i krhka.

Tablica 16 - Standardne veličine fetusa prema ultrazvuku za cijelo razdoblje trudnoće
Priprema za ultrazvučni pregled
Transabdominalni ultrazvuk - senzor se pomiče duž trbušne stijenke žene, transvaginalni ultrazvuk - senzor se uvodi u rodnicu.
Kod transabdominalnog ultrazvuka žena koja je trudna do 12 tjedana treba doći na dijagnostiku s punim mjehurom, popiti 1-1,5 litara vode pola sata do sat vremena prije odlaska ultrazvučnom specijalistu. To je neophodno kako bi puni mjehur "istisnuo" maternicu iz zdjelične šupljine, što će omogućiti njeno bolje ispitivanje.
Od drugog tromjesečja maternica se povećava i jasno se vidi bez ikakve pripreme, tako da nema potrebe za punim mjehurom.
Sa sobom ponesite rupčić da obrišete preostali specijalni gel sa trbuha.
Tijekom transvaginalnog ultrazvuka prvo je potrebno obaviti higijenu vanjskog spolovila (bez ispiranja).
Liječnik vam može reći da u ljekarni unaprijed kupite kondom koji se zbog higijene stavlja na senzor te da odete na WC mokriti ako je zadnje mokrenje bilo prije više od sat vremena. Za održavanje intimne higijene ponesite sa sobom posebne vlažne maramice koje također možete unaprijed kupiti u ljekarni ili na odgovarajućem odjelu trgovine.
Transvaginalni ultrazvuk obično se izvodi samo u prvom tromjesečju trudnoće. Pomoću njega možete otkriti oplođeno jajašce u šupljini maternice čak i prije 5. tjedna trudnoće, ultrazvuk abdomena nije uvijek moguć u tako ranoj fazi.
Prednost vaginalnog ultrazvuka je u tome što može otkriti ektopičnu trudnoću, prijetnju pobačaja zbog patologije posteljice, bolesti jajnika, jajovoda, maternice i njezinog vrata maternice. Također, vaginalni pregled omogućuje točniju procjenu razvoja fetusa, što može biti teško učiniti kod žena s prekomjernom tjelesnom težinom (s masnim naborima na trbuhu).
Za ultrazvučni pregled važno je da plinovi ne ometaju pregled, stoga je u slučaju flatulencije (napuhanosti) potrebno uzeti 2 tablete Espumisana nakon svakog obroka dan prije ultrazvuka, a ujutro na dan pregleda popiti 2 tablete Espumisana ili vrećicu Smecte razrijeđene do pola čaše vode.
Priprema za biokemijski probir
Krv se uzima iz vene, najbolje ujutro i uvijek natašte. Posljednji obrok trebao bi biti 8-12 sati prije uzorkovanja. Ujutro na dan vađenja krvi možete piti samo mineralnu vodu bez plina. Ne zaboravite da su čaj, sok i druge slične tekućine također hrana.
Trošak sveobuhvatnog pregleda
Ako se rutinski ultrazvučni pregledi u gradskim antenatalnim klinikama najčešće provode uz malu naknadu ili potpuno besplatno, onda je provođenje prenatalnog skrininga skup zahvat.
Samo biokemijski probir košta od 800 do 1600 rubalja. (od 200 do 400 UAH) ovisno o gradu i "plus" laboratoriju, također morate platiti negdje oko 880-1060 rubalja za redoviti ultrazvuk fetusa. (220-265 UAH). Ukupno će sveobuhvatni pregled koštati najmanje 1600 – 2660 rubalja. (420-665 UAH).
Nema smisla provoditi prenatalni probir u bilo kojoj fazi trudnoće ako niste spremni na pobačaj ako liječnici potvrde da fetus ima mentalnu retardaciju (Downov sindrom, Edwardsov sindrom itd.) ili nedostatke bilo kojeg organa.
Sveobuhvatni probir namijenjen je ranoj dijagnozi patologija u intrauterinom razvoju fetusa, kako bi se moglo proizvesti samo zdravo potomstvo.
Prije nekog vremena, trudnice nisu ni znale za takav postupak kao prenatalni ili perinatalni . Sada sve buduće majke prolaze takav pregled.
Što je screening tijekom trudnoće, zašto se provodi i zašto su njegovi rezultati toliko važni? Odgovori na ova i druga pitanja koja muče mnoge trudnice perinatalni skrining Pokušali smo dati u ovom materijalu.
Kako bismo uklonili daljnje nesporazume prikazanih informacija, prije izravnog prelaska na razmatranje gore navedenih tema, vrijedi definirati neke medicinske pojmove.
Prenatalni probir je posebna varijacija onoga što je zapravo standardni postupak, kao što je skrining. S obzirom sveobuhvatno ispitivanje sastoji se od Ultrazvučna dijagnostika i laboratorijska istraživanja, u ovom konkretnom slučaju biokemija seruma majke. Rano otkrivanje nekih genetske abnormalnosti - ovo je glavni zadatak takve analize tijekom trudnoće kao probira.
Prenatalni ili perinatalni znači prenatalno, a terminom skrining u medicini, mislimo na niz istraživanja velikog segmenta populacije, koja se provode kako bi se formirala tzv. "rizična skupina" osjetljiva na određene bolesti.
Može biti univerzalna ili selektivna skrining
.
To znači da studije probira Oni se rade ne samo trudnicama, već i drugim kategorijama ljudi, na primjer, djeci iste dobi, kako bi se utvrdile bolesti karakteristične za određeno razdoblje života.
Uz pomoć genetski probir Liječnici mogu otkriti ne samo probleme u razvoju djeteta, već i na vrijeme reagirati na komplikacije tijekom trudnoće, na koje žena možda i ne sumnja.
Često buduće majke, nakon što su čule da će morati proći ovaj postupak nekoliko puta, počinju paničariti i brinuti se unaprijed. No, nemate se čega bojati, samo trebate unaprijed pitati svog ginekologa zašto vam je to potrebno skrining za trudnice, kada i, što je najvažnije, kako se ovaj postupak radi.
Dakle, počnimo s onim što je standardno skrining provodi se tri puta tijekom cijele trudnoće, tj. u svakom tromjesečje . Podsjetimo da tromjesečje je period od tri mjeseca.
Što je Probir u 1. tromjesečju ? Prvo, odgovorimo na često pitanje o tome koliko je to tjedana. prvi trimestar trudnoće . U ginekologiji postoje samo dva načina za pouzdano određivanje termina tijekom trudnoće - kalendarski i opstetrički.
Prvi se temelji na danu začeća, a drugi ovisi o menstrualnog ciklusa , prethodni oplodnja . Zato I tromjesečje - ovo je razdoblje koje, prema kalendarskoj metodi, počinje prvim tjednom od začeća, a završava četrnaestim tjednom.
Prema drugoj metodi, I tromjesečje
– ovo je 12 opstetričkih tjedana. Štoviše, u ovom slučaju, razdoblje se računa od početka posljednje menstruacije. Nedavno skrining
ne propisuje se trudnicama. 
Međutim, sada su mnoge buduće majke zainteresirane za takav pregled.
Osim toga, Ministarstvo zdravstva snažno preporučuje da se studije propisuju svim budućim majkama bez iznimke.
Istina, to se radi dobrovoljno, jer nitko ne može natjerati ženu na bilo kakvu analizu.
Vrijedno je napomenuti da postoje kategorije žena koje su jednostavno obavezne, iz ovog ili onog razloga, podvrgnuti se probir, Na primjer:
- trudnice od navršenih trideset pet godina života i starije;
- buduće majke čija povijest bolesti sadrži podatke o prisutnosti prijetnje spontano ;
- žene koje su u prvom tromjesečju imale zarazne bolesti ;
- trudnice koje su zbog zdravstvenih razloga prisiljene uzimati lijekove zabranjene za njihovu situaciju u ranim fazama;
- žene koje su imale razne genetske abnormalnosti ili abnormalnosti u razvoju fetusa ;
- žene koje su prije rađale djecu s bilo kojim odstupanja ili nedostatke u razvoju ;
- žene kojima je dijagnosticirana smrznuti ili trudnoća u povlačenju (prestanak razvoja fetusa);
- patiti od narkotičan ili žene;
- trudnice u čijoj je obitelji ili u obitelji oca nerođenog djeteta bilo slučajeva nasljedni genetski poremećaji .
Koliko vremena je potrebno za to? prenatalni probir 1. tromjesečje ? Za prvi probir tijekom trudnoće, razdoblje je postavljeno u intervalu od 11 tjedana do 13 opstetričkih tjedana trudnoće i 6 dana. Nema smisla provoditi ovaj pregled ranije od navedenog razdoblja, jer će njegovi rezultati biti neinformativni i apsolutno beskorisni.
Nije slučajno da se prvi ultrazvuk žena izvodi u 12 tjedana trudnoće. Budući da je to vrijeme kada završava embrionalni i počinje fetalni ili fetalni razdoblje razvoja buduće osobe.
To znači da se embrij pretvara u fetus, tj. događaju se očite promjene koje ukazuju na razvoj punopravnog živog ljudskog organizma. Kao što smo ranije rekli, studije probira je skup mjera koji se sastoji od ultrazvučne dijagnostike i biokemije krvi žene.
Važno je razumjeti da dirigiranje skrining ultrazvuk u 1. tromjesečju tijekom trudnoće igra istu važnu ulogu kao i laboratorijske pretrage krvi. Doista, kako bi genetičari izvukli točne zaključke na temelju rezultata pregleda, moraju proučiti i rezultate ultrazvuka i biokemiju krvi pacijenta.
Razgovarali smo o tome koliko tjedana se provodi prvi probir, a sada prijeđimo na dešifriranje rezultata opsežne studije. Zaista je važno pomnije pogledati standarde koje su liječnici uspostavili za rezultate prvog pregleda tijekom trudnoće. Naravno, samo stručnjak u ovom području s potrebnim znanjem i, što je najvažnije, iskustvom može dati kvalificiranu procjenu rezultata analize.
Vjerujemo da je preporučljivo da svaka trudnica zna barem opće informacije o glavnim pokazateljima prenatalni probir i njihove normativne vrijednosti. Uostalom, većini budućih majki svojstvena je pretjerana sumnjičavost prema svemu što se tiče zdravlja njihovog budućeg djeteta. Stoga će im biti puno ugodnije ako unaprijed znaju što mogu očekivati od studija.
Objašnjenje ultrazvučnog pregleda u 1. tromjesečju, norme i moguća odstupanja
Sve žene znaju da će tijekom trudnoće morati obaviti više od jednog ultrazvučnog pregleda (u daljnjem tekstu: ultrazvuk), koji pomaže liječniku u praćenju intrauterinog razvoja nerođenog djeteta. Da bi skrining ultrazvuk dao pouzdane rezultate, morate se unaprijed pripremiti za ovaj postupak.
Sigurni smo da velika većina trudnica zna kako se radi ovaj zahvat. Ipak, vrijedi ponoviti da postoje dvije vrste istraživanja – transvaginalno i transabdominalno . U prvom slučaju, senzor uređaja umetnut je izravno u vaginu, au drugom je u kontaktu s površinom prednjeg trbušnog zida.

Ne postoje posebna pravila pripreme za transvaginalni ultrazvuk.
Ako ste podvrgnuti transabdominalnom pregledu, tada prije zahvata (oko 4 sata prije ultrazvuka) ne smijete ići na WC "malo", a preporuča se pola sata prije popiti do 600 ml obične vode.
Stvar je u tome što se pregled mora obaviti na tekućini mjehur .
Kako bi liječnik dobio pouzdan rezultat Ultrazvučni pregled, Moraju biti ispunjeni sljedeći uvjeti:
- razdoblje pregleda je od 11 do 13 opstetričkih tjedana;
- položaj fetusa trebao bi omogućiti stručnjaku da izvrši potrebne manipulacije, inače će majka morati "utjecati" na bebu tako da se okrene;
- coccyx-parijetalna veličina (u daljnjem tekstu KTR) ne smije biti manji od 45 mm.
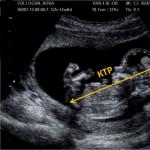
Što je CTE tijekom trudnoće na ultrazvuku
Prilikom izvođenja ultrazvuka stručnjak mora ispitati različite parametre ili veličine fetusa. Ovi podaci omogućuju vam da odredite koliko je dobro beba formirana i da li se pravilno razvija. Norme za ove pokazatelje ovise o stupnju trudnoće.
Ako vrijednost jednog ili drugog parametra dobivenog ultrazvukom odstupa od norme gore ili dolje, to se smatra signalom prisutnosti nekih patologija. Coccyx-parijetalna veličina - Ovo je jedan od najvažnijih početnih pokazatelja pravilnog intrauterinog razvoja ploda.
Vrijednost CTE uspoređuje se s težinom fetusa i gestacijskom dobi. Ovaj se pokazatelj određuje mjerenjem udaljenosti od djetetove tjemene kosti do trtice. Općenito je pravilo, što je veći CTE indeks, to je dulja gestacijska dob.

Kada je ovaj pokazatelj nešto veći ili, obrnuto, nešto niži od norme, onda nema razloga za paniku. To samo govori o razvojnim karakteristikama ovog djeteta.
Ako vrijednost CTE odstupa prema gore od standarda, to signalizira razvoj fetusa velike veličine, tj. Pretpostavlja se da će težina djeteta pri rođenju premašiti prosječnu normu od 3-3,5 kg. U slučajevima kada je CTE značajno manji od standardnih vrijednosti, to može biti znak da:
- trudnoća ne razvije prema očekivanjima, u takvim slučajevima liječnik treba pažljivo provjeriti otkucaje srca fetusa. Ako je umro u maternici, žena treba hitnu medicinsku pomoć ( kiretaža šupljine maternice ) kako biste spriječili moguće zdravstvene opasnosti ( razvoj neplodnosti ) i život ( infekcija, krvarenje );
- Organizam trudnice proizvodi u pravilu nedovoljnu količinu, što može dovesti do spontanog pobačaja. U takvim slučajevima liječnik propisuje pacijentu dodatni pregled i propisuje lijekove koji sadrže hormone ( , Dufston );
- majka je bolesna zarazne bolesti , uključujući spolno prenosive bolesti;
- fetus ima genetske abnormalnosti. U takvim situacijama liječnici propisuju dodatne pretrage uz koje je dio prvog testa probira.
Također je vrijedno naglasiti da često postoje slučajevi kada nizak CTE ukazuje na netočno određenu gestacijsku dob. Ovo se odnosi na normalnu varijantu. Sve što žena treba u takvoj situaciji je podvrgnuti se drugom ultrazvučnom pregledu nakon nekog vremena (obično nakon 7-10 dana).
Fetalni BDP (biparijetalna veličina)
Što je BPD na ultrazvuku tijekom trudnoće? Prilikom ultrazvučnog pregleda fetusa u prvom tromjesečju, liječnike zanimaju sve moguće karakteristike nerođenog djeteta. Budući da njihova studija daje stručnjacima maksimalne informacije o tome kako se odvija intrauterini razvoj malog čovjeka i je li sve u redu s njegovim zdravljem.
Što je Fetalni BD ? Prvo, dešifrirajmo medicinsku kraticu. BPR - Ovo biparietalna veličina glave fetusa , tj. udaljenost između zidova parijetalne kosti lubanje , jednostavno veličina glave. Ovaj se pokazatelj smatra jednim od glavnih za određivanje normalnog razvoja djeteta.
Važno je napomenuti da BDP pokazuje ne samo koliko se dobro i ispravno beba razvija, već i pomaže liječnicima da se pripreme za nadolazeće rođenje. Jer ako veličina glave nerođenog djeteta odstupa od norme prema gore, onda jednostavno neće moći proći kroz majčin rodni kanal. U takvim slučajevima propisan je planirani carski rez.

Kada BPR odstupa od utvrđenih standarda, to može značiti:
- o prisutnosti patologija nespojivih sa životom u fetusu, kao što je cerebralna kila ili tumor ;
- o prilično velikoj veličini nerođenog djeteta, ako su drugi osnovni parametri fetusa nekoliko tjedana ispred utvrđenih standarda razvoja;
- o grčevitom razvoju, koji će se nakon nekog vremena vratiti u normalu, pod uvjetom da se drugi osnovni parametri fetusa uklapaju u normu;
- o razvoju fetusa mozak koja proizlazi iz prisutnosti zaraznih bolesti u majke.
Odstupanje ovog pokazatelja prema dolje ukazuje na to da se bebin mozak ne razvija pravilno.
Debljina vrata (TCT)
Fetalni TVP - što je? Prostor za ovratnik u fetusu ili veličini vratni nabor - ovo je mjesto (točnije, duguljasta formacija) smješteno između vrata i gornje kožne membrane bebinog tijela, u kojem se nakuplja tekućina. Studija ove vrijednosti provodi se tijekom probira u prvom tromjesečju trudnoće, budući da je u tom razdoblju moguće prvi put izmjeriti TVP i zatim ga analizirati.
Počevši od 14. tjedna trudnoće, ova se formacija postupno smanjuje u veličini i do 16. tjedna praktički nestaje s vidljivosti. Za TVP su također utvrđeni određeni standardi koji izravno ovise o trajanju trudnoće.
Na primjer, norma debljina ovratnog prostora u 12. tjednu ne smije prijeći raspon od 0,8 do 2,2 mm. Debljina ovratnika u 13. tjednu trebao bi biti između 0,7 i 2,5 mm.
Važno je napomenuti da za ovaj pokazatelj stručnjaci utvrđuju prosječne minimalne vrijednosti, čije odstupanje ukazuje na stanjivanje prostora ovratnika, što se, kao i širenje TVP-a, smatra anomalijom.

Ako ovaj pokazatelj ne odgovara normama TVP-a navedenim u gornjoj tablici u 12 tjedana iu drugim fazama trudnoće, tada ovaj rezultat najvjerojatnije ukazuje na prisutnost sljedećih kromosomskih abnormalnosti:
- trisomija 13 , bolest poznata kao Patau sindrom, karakterizira prisutnost u ljudskim stanicama dodatnog 13. kromosoma;
- trisomija 21 kromosoma, svima poznat kao Downov sindrom , ljudska genetska bolest u kojoj kariotip (tj. kompletan set kromosoma) predstavljen je sa 47 kromosoma umjesto sa 46;
- monosomija na X kromosomu , genomska bolest nazvana po znanstvenicima koji su je otkrili Shereshevsky-Turnerov sindrom, karakteriziraju ga takve anomalije tjelesnog razvoja kao nizak rast, kao i seksualni infantilizam (nezrelost);
- trisomija 18 je kromosomska bolest. Za Edwardsov sindrom (drugo ime ove bolesti) karakterizira mnoštvo razvojnih defekata nespojiva sa životom.
Trisomija - ovo je opcija aneuploidija , tj. promjene kariotip , u kojoj postoji dodatna trećina u ljudskoj stanici kromosom umjesto normalnog diploidan postaviti.
Monosomija - ovo je opcija aneuploidija (kromosomske abnormalnosti) , kod kojih nema kromosoma u kromosomskom setu.
Čemu služe standardi trisomija 13, 18, 21 instaliran tijekom trudnoće? Događa se da tijekom procesa diobe stanica postoji kvar. Taj se fenomen u znanosti naziva aneuploidija. Trisomija - Riječ je o jednoj od vrsta aneuploidije, kod koje je umjesto para kromosoma u stanici prisutan dodatni treći kromosom.
Drugim riječima, dijete nasljeđuje od svojih roditelja dodatnih 13, 18 ili 21 kromosoma, što za posljedicu ima genetske abnormalnosti koje ometaju normalan fizički i psihički razvoj. Downov sindrom Prema statistikama, ovo je najčešća bolest uzrokovana prisutnošću 21. kromosoma.
Djeca rođena sa Edwardsovi sindromi, isto kao u slučaju sa Patauov sindrom , obično ne dožive godinu dana, za razliku od onih koji nemaju sreće da se s njima rode Downov sindrom . Takvi ljudi mogu doživjeti duboku starost. Međutim, takav se život prije može nazvati egzistencijom, pogotovo u zemljama postsovjetskog prostora, gdje se ti ljudi smatraju izopćenima i pokušavaju ih izbjeći i ne primijetiti.
Kako bi se isključile takve anomalije, trudnice, posebno one u riziku, moraju proći skrining pregled. Istraživači tvrde da razvoj genetskih abnormalnosti izravno ovisi o dobi buduće majke. Što je žena mlađa, manja je vjerojatnost da će njezino dijete imati bilo kakve abnormalnosti.
Za utvrđivanje trisomije u prvom tromjesečju trudnoće provodi se studija nuhalni prostor ploda pomoću ultrazvuka. U budućnosti trudnice povremeno uzimaju krvne pretrage, u kojima su najvažniji pokazatelji za genetičare razina alfa-fetoprotein (AFP), inhibin-A, humani korionski gonadotropin (hCG) i estriol .
Kao što je ranije spomenuto, rizik da dijete ima genetske poremećaje ovisi prvenstveno o dobi majke. Međutim, postoje slučajevi kada se trisomija otkrije i kod mladih žena. Stoga, tijekom pregleda, liječnici proučavaju sve moguće znakove abnormalnosti. Vjeruje se da iskusan ultrazvučni stručnjak može identificirati probleme tijekom prvog pregleda.
Znakovi Downovog sindroma, kao i Edwardsovog i Patauovog sindroma
Trisomija 13 karakterizira oštro smanjenje razine PAPP-A , povezan s trudnoćom protein (protein) A-plazma ). Također marker ove genetske devijacije je. Isti parametri igraju važnu ulogu u određivanju ima li fetus Edwardsov sindrom .
Kada nema rizika od trisomije 18, normalne vrijednosti PAPP-A i b-hCG (slobodna beta podjedinica hCG)
bilježe se u biokemijskom testu krvi. Ako ove vrijednosti odstupaju od standarda utvrđenih za svaku pojedinu fazu trudnoće, tada će najvjerojatnije dijete imati genetske malformacije. 
Važno je napomenuti da u slučaju kada tijekom prvog pregleda specijalist bilježi znakove koji ukazuju na rizik trisomija , žena se upućuje na daljnji pregled i konzultacije s genetičarima. Da bi se postavila konačna dijagnoza, buduća majka će morati proći postupke kao što su:
- biopsija korionskih resica , tj. dobivanje uzorka korionskog tkiva za dijagnosticiranje anomalija;
- amniocenteza- Ovo amnionska punkcija primiti uzorak amnionska tekućina u svrhu njihovog daljnjeg proučavanja u laboratoriju;
- placentocenteza (biopsija posteljice) , dano invazivna dijagnostička metoda stručnjaci odabiru uzorak tkivo placente pomoću posebne igle za ubod, koja probija prednji trbušni zid ;
- kordocenteza , metoda za dijagnosticiranje genetskih abnormalnosti tijekom trudnoće, u kojoj se analizira krv iz pupkovine fetusa.
Nažalost, ako je trudnica prošla neku od gore navedenih studija i dijagnosticiran joj je bioscreening i ultrazvuk potvrđena je dijagnoza prisutnosti genetskih abnormalnosti u fetusu, liječnici će predložiti prekid trudnoće. Osim toga, za razliku od standardnih studija probira, podaci invazivne metode pregleda mogu izazvati niz ozbiljnih komplikacija, uključujući spontani pobačaj, pa im liječnici pribjegavaju u prilično rijetkom broju slučajeva.
Nosna kost - Ovo je malo izdužena, četverokutna, konveksna prednja uparena kost ljudskog lica. Tijekom prvog ultrazvučnog pregleda stručnjak određuje duljinu bebine nosne kosti. Vjeruje se da se u prisutnosti genetskih abnormalnosti ova kost nepravilno razvija, tj. kasnije dolazi do njenog okoštavanja.

Stoga, ako nosna kost nedostaje ili je njezina veličina premala tijekom prvog pregleda, to ukazuje na moguću prisutnost različitih anomalija. Važno je naglasiti da se duljina nosne kosti mjeri u 13 tjednu ili 12 tjednu. Prilikom pregleda u 11. tjednu, stručnjak samo provjerava njegovu prisutnost.
Vrijedno je naglasiti da ako veličina nosne kosti ne odgovara utvrđenim standardima, ali su ostali osnovni pokazatelji usklađeni, zaista nema razloga za zabrinutost. Ovo stanje može biti posljedica individualnih razvojnih karakteristika ovog djeteta.
Otkucaji srca (HR)
Parametar poput Brzina otkucaja srca igra važnu ulogu ne samo u ranim fazama, već tijekom cijele trudnoće. Stalno mjeriti i pratiti srčani ritam fetusa Potrebno je samo kako bi se na vrijeme uočila odstupanja i, ako je potrebno, spasio život djeteta.
Zanimljivo je da iako miokard (srčani mišić) počinje se kontrahirati već u trećem tjednu nakon začeća; otkucaje srca možete čuti tek od šestog opstetričkog tjedna. Vjeruje se da bi u početnoj fazi razvoja fetusa ritam otkucaja srca trebao odgovarati majčinom pulsu (u prosjeku 83 otkucaja u minuti).

Međutim, već u prvom mjesecu intrauterinog života, otkucaji bebinog srca postupno će se povećavati (za oko 3 otkucaja u minuti svaki dan) i do devetog tjedna trudnoće doseći će 175 otkucaja u minuti. Otkucaji srca fetusa određuju se pomoću ultrazvuka.
Prilikom izvođenja prvog ultrazvuka stručnjaci obraćaju pozornost ne samo na broj otkucaja srca, već i na to kako se razvija bebino srce. Za to koriste tzv četverokomorna kriška , tj. metoda instrumentalne dijagnostike srčanih malformacija.
Važno je naglasiti da odstupanje od standarda takvog pokazatelja kao što je broj otkucaja srca ukazuje na prisutnost nedostatke u razvoju srca . Stoga liječnici pažljivo proučavaju strukturu odjeljka pretklijetke I fetalne srčane komore . Ako se otkriju bilo kakve abnormalnosti, stručnjaci upućuju trudnicu na dodatne studije, na primjer, ehokardiografija (EKG) s dopplerografijom.
Počevši od dvadesetog tjedna, ginekolog u antenatalnoj klinici slušat će djetetovo srce pomoću posebne cijevi prilikom svakog planiranog posjeta trudnici. Postupak poput auskultacija srca ne koristi se u ranijim fazama zbog svoje neučinkovitosti, jer Liječnik jednostavno ne može čuti otkucaje srca.
Međutim, kako se beba bude razvijala, svaki put će se njegovo srce čuti sve jasnije. Auskultacija pomaže ginekologu odrediti položaj fetusa u maternici. Na primjer, ako se srce bolje čuje u razini pupka majke, tada je dijete u poprečnom položaju; ako je lijevo od pupka ili ispod, tada je fetus u cefalična prezentacija , a ako iznad pupka, onda unutra zdjelice .
Od 32. tjedna trudnoće koristi se za kontrolu otkucaja srca. kardiotokografija (skraćeno KTR ). Prilikom provođenja gore navedenih vrsta pregleda, stručnjak može zabilježiti u fetusu:
- bradikardija , tj. nenormalno nizak brzina otkucaja srca , što je obično privremeno. Ovo odstupanje može biti simptom majčinog stanja autoimune bolesti, anemija, , kao i stezanje pupkovine kada nerođeno dijete ne dobiva dovoljno kisika. Bradikardiju također može uzrokovati urođene srčane mane Kako bi se isključila ili potvrdila ova dijagnoza, žena mora biti poslana na dodatne preglede;
- , tj. visok broj otkucaja srca. Stručnjaci rijetko bilježe takvo odstupanje. Međutim, ako je broj otkucaja srca puno veći od propisanog standardima, to znači da je majka ili hipoksija , razvoj intrauterine infekcije, anemija i genetske abnormalnosti u fetusu. Osim toga, lijekovi koje žena uzima mogu utjecati na rad srca.
Osim gore navedenih karakteristika, pri provođenju prvog skrining ultrazvučnog pregleda stručnjaci analiziraju i podatke:
- o simetriji moždane hemisfere fetus;
- o veličini opsega njegove glave;
- o udaljenosti od zatiljne do frontalne kosti;
- o duljini kostiju ramena, kukova i podlaktica;
- o građi srca;
- o položaju i debljini koriona (posteljica ili "dječje mjesto");
- o količini vode (amnionske tekućine);
- o stanju ždrijela cerviks majke;
- o broju posuda u pupkovini;
- o odsutnosti ili prisutnosti hipertoničnost maternice .
Kao rezultat ultrazvuka, uz genetske abnormalnosti o kojima je već bilo riječi ( monosomija ili Shereshevsky-Turnerov sindrom, trisomija 13, 18 i 21 kromosoma , naime Down, Patau i Edwardsov sindrom ) mogu se identificirati sljedeće razvojne patologije:
- neuralna cijev , Na primjer, malformacija kralježnice (meningomijelokela i meningokela) ili kranijalna kila (encefalokela) ;
- Corne de Lange sindrom , anomalija u kojoj su zabilježeni višestruki nedostaci u razvoju, što uključuje i fizičke abnormalnosti i mentalnu retardaciju;
- triploidija , genetska malformacija u kojoj dolazi do kvara u setu kromosoma; u pravilu, fetus u prisutnosti takve patologije ne preživi;
- pupčana kila , embrionalna ili pupčana kila, patologija prednjeg trbušnog zida, u kojoj se neki organi (jetra, crijeva i drugi) razvijaju u hernijalnoj vrećici izvan trbušne šupljine;
- Smith-Opitzov sindrom , genetski poremećaj koji utječe na procese koji kasnije dovode do razvoja mnogih teških patologija, na primjer, ili mentalna retardacija.
Biokemijski probir 1. tromjesečje
Razgovarajmo detaljnije o drugoj fazi sveobuhvatnog probirnog pregleda trudnica. Što je biokemijski probir 1. tromjesečja, i koji su standardi uspostavljeni za njegove glavne pokazatelje? Zapravo, biokemijski probir - ovo nije ništa više od biokemijska analiza krvi buduće majke.
Ova se studija provodi tek nakon ultrazvuka. To je zbog činjenice da, zahvaljujući ultrazvučnom pregledu, liječnik određuje točno trajanje trudnoće, o čemu izravno ovise normativne vrijednosti glavnih pokazatelja biokemije krvi. Dakle, zapamtite da na biokemijski pregled trebate ići samo s rezultatima ultrazvuka.
Kako se pripremiti za prvi pregled trudnoće
Gore smo govorili o tome kako rade, i što je najvažnije, kada rade, ultrazvuk probira; sada je vrijedno obratiti pozornost na pripremu za biokemijsku analizu. Kao i za svaki drugi test krvi, morate se unaprijed pripremiti za ovu studiju.
Ako želite dobiti pouzdan rezultat biokemijskog probira, morat ćete se strogo pridržavati sljedećih preporuka:
- krv za biokemijski skrining uzima se strogo na prazan želudac; liječnici čak ne preporučuju ni običnu vodu, a da ne spominjemo hranu;
- nekoliko dana prije skrininga, trebali biste promijeniti svoju uobičajenu prehranu i početi slijediti blagu dijetu, u kojoj ne biste trebali jesti previše masnu i začinjenu hranu (kako ne biste povećali razinu), kao i morske plodove, orašaste plodove, čokoladu, citruse voće i drugu alergenu hranu, čak i ako prethodno niste imali alergijsku reakciju ni na što.
Strogo pridržavanje ovih preporuka omogućit će vam dobivanje pouzdanih rezultata biokemijskog pregleda. Vjerujte mi, bolje je biti strpljiv neko vrijeme i odreći se svojih omiljenih poslastica, kako ne biste kasnije brinuli o rezultatima analize. Uostalom, liječnici će svako odstupanje od utvrđenih normi tumačiti kao patologiju u razvoju djeteta.
Nerijetko na raznim forumima posvećenim trudnoći i porodu žene pričaju o tome kako su rezultati prvog skrininga, očekivanog s takvim uzbuđenjem, bili loši, te su bile prisiljene ponoviti sve zahvate. Srećom, na kraju su trudnice dobile dobre vijesti o zdravlju svojih beba, budući da su prilagođeni rezultati ukazivali na odsutnost bilo kakvih razvojnih abnormalnosti. 
Stvar je u tome što buduće majke nisu bile pravilno pripremljene za pregled, što je u konačnici dovelo do primanja nepouzdanih podataka.
Zamislite koliko je živaca potrošeno i gorkih suza proliveno dok su žene čekale nove rezultate pregleda.
Takav kolosalan stres ne ostavlja traga na zdravlju bilo koje osobe, a posebno trudnice.
Biokemijski probir 1. tromjesečje, interpretacija rezultata
Prilikom provođenja prve biokemijske analize probira, glavnu ulogu u dijagnosticiranju bilo kakvih abnormalnosti u razvoju fetusa igraju takvi pokazatelji kao što su slobodna β-podjedinica humanog korionskog gonadotropina (Unaprijediti hCG ), i PAPP-A (protein A plazme povezan s trudnoćom) . Pogledajmo svaki od njih u detalje.
PAPP-A - što je to?
Kao što je gore navedeno, PAPP-A je pokazatelj biokemijske analize krvi trudnice, koja pomaže stručnjacima u ranoj fazi utvrditi prisutnost genetskih patologija razvoja fetusa. Puni naziv ove količine zvuči kao protein A u plazmi povezan s trudnoćom , što doslovno prevedeno na ruski znači – protein A u plazmi povezan s trudnoćom .
Upravo je protein A, koji proizvodi posteljica tijekom trudnoće, odgovoran za skladan razvoj nerođenog djeteta. Stoga se pokazatelj kao što je razina PAPP-A, izračunata na 12 ili 13 tjedana trudnoće, smatra karakterističnim markerom za određivanje genetskih abnormalnosti.
Obavezno je proći test za provjeru razine PAPP-A:
- trudnice starije od 35 godina;
- žene koje su prethodno rodile djecu s genetskim poremećajima u razvoju;
- buduće majke čija obitelj ima rođake s genetskim poremećajima u razvoju;
- žene koje su pretrpjele bolesti kao što su , ili neposredno prije trudnoće;
- trudnice koje su prije imale komplikacije ili spontane pobačaje.
Standardne vrijednosti takvog pokazatelja kao PAPP-A ovise o stupnju trudnoće. Na primjer, norma PAPP-A u 12 tjedana je od 0,79 do 4,76 mU / ml, au 13 tjedana - od 1,03 do 6,01 mU / ml. U slučajevima kada, kao rezultat testa, ovaj pokazatelj odstupa od norme, liječnik propisuje dodatne studije.
Ako analiza otkrije nisku razinu PAPP-A, to može ukazivati na prisutnost kromosomske abnormalnosti u razvoju djeteta, npr. Downov sindrom, Također ovo signalizira rizik od spontanog pobačaja i povlačenja trudnoće . Kada je ovaj pokazatelj povišen, to je najvjerojatnije rezultat činjenice da liječnik nije mogao ispravno izračunati gestacijsku dob.
Zato se biokemija krvi daje tek nakon ultrazvuka. Međutim, visoka PAPP-A također može ukazivati na vjerojatnost razvoja genetskih abnormalnosti u razvoju fetusa. Stoga, ako postoji bilo kakvo odstupanje od norme, liječnik će ženu uputiti na dodatni pregled.
Znanstvenici nisu slučajno dali ovo ime ovom hormonu, jer se zahvaljujući njemu može pouzdano saznati o trudnoći već 6-8 dana nakon što je došlo do oplodnje. jaja. Zanimljivo je da hCG počinje se razvijati korion već u prvim satima trudnoće.
Štoviše, njegova razina brzo raste i do 11-12 tjedna trudnoće premašuje početne vrijednosti tisućama puta. Zatim postupno gubi tlo, a njegovi pokazatelji ostaju nepromijenjeni (počevši od drugog tromjesečja) do poroda. Sve test trake koje pomažu u određivanju trudnoće sadrže hCG.

Ako je razina humani korionski gonadotropin povišen, to može značiti:
- o prisutnosti fetusa Downov sindrom ;
- O višestruka trudnoća ;
- o razvoju majke;
Kada je razina hCG ispod propisanih standarda, piše:
- o mogućem Edwardsov sindrom u fetusu;
- o riziku pobačaj ;
- O placentna insuficijencija .
Nakon što je trudnica prošla ultrazvuk i biokemiju krvi, stručnjak mora dešifrirati rezultate pregleda, kao i izračunati moguće rizike od razvoja genetskih abnormalnosti ili drugih patologija pomoću posebnog računalnog programa PRISCA (Prisca).
Obrazac sažetka probira sadržavat će sljedeće informacije:
- o riziku povezanom sa starenjem razvojne anomalije (ovisno o dobi trudnice moguća odstupanja variraju);
- o vrijednostima biokemijskih pokazatelja krvnog testa žene;
- o riziku od mogućih bolesti;
- MoM koeficijent .
Kako bi što pouzdanije izračunali moguće rizike razvoja određenih abnormalnosti u plodu, stručnjaci izračunavaju tzv. Koeficijent MoM (višestruki medijan). Da biste to učinili, svi dobiveni podaci o probiru unose se u program koji gradi grafikon odstupanja svakog pokazatelja analize određene žene od prosječne norme utvrđene za većinu trudnica.
MoM koji ne prelazi raspon vrijednosti od 0,5 do 2,5 smatra se normalnim. U drugoj fazi, ovaj koeficijent se prilagođava uzimajući u obzir dob, rasu, prisutnost bolesti (na primjer, dijabetes ), loše navike (na primjer, pušenje), broj prethodnih trudnoća, EKO i drugi važni faktori.
U završnoj fazi stručnjak donosi konačni zaključak. Zapamtite, samo liječnik može ispravno protumačiti rezultate probira. U videu u nastavku liječnik objašnjava sve ključne točke povezane s prvim pregledom.
Cijena probira u 1. tromjesečju
Pitanje koliko košta ova studija i gdje je najbolje proći zabrinjava mnoge žene. Stvar je u tome što ne može svaka državna klinika tako specifičan pregled napraviti besplatno. Na temelju recenzija ostavljenih na forumima, mnoge buduće majke uopće ne vjeruju besplatnim lijekovima.
Stoga se često možete susresti s pitanjem gdje napraviti pregled u Moskvi ili drugim gradovima. Ako govorimo o privatnim ustanovama, tada se u prilično poznatom i dobro uspostavljenom laboratoriju INVITRO biokemijski pregled može obaviti za 1600 rubalja.
Međutim, u ovu cijenu nije uključen ultrazvučni pregled koji će vas specijalist svakako zamoliti prije biokemijske analize. Stoga ćete morati obaviti poseban ultrazvučni pregled na drugom mjestu, a zatim otići u laboratorij da date krv. Štoviše, to mora biti učinjeno istog dana.
Drugi pregled tijekom trudnoće, kada to učiniti i što je uključeno u studiju
Prema preporukama Svjetske zdravstvene organizacije (u daljnjem tekstu SZO) svaka je žena dužna obaviti tri pregleda tijekom cijele trudnoće. Iako danas ginekolozi upućuju sve trudnice na ovaj pregled, ima i onih koje iz nekog razloga preskoče pregled.
Međutim, za neke kategorije žena takvo bi istraživanje trebalo biti obvezno. To se prije svega odnosi na one koji su ranije rodili djecu s genetskim abnormalnostima ili nedostacima u razvoju. Osim toga, obavezno je proći skrining:
- žene starije od 35 godina, budući da rizik od razvoja različitih patologija u fetusu ovisi o dobi majke;
- žene koje su uzimale lijekove ili druge zabranjene lijekove za trudnice u prvom tromjesečju;
- žene koje su prethodno imale dva ili više pobačaja;
- žene koje boluju od jedne od sljedećih bolesti koje nasljeđuje dijete – dijabetes melitus, bolesti mišićno-koštanog sustava i kardiovaskularnog sustava, i onkopatologija;
- žene koje su u opasnosti od spontanog pobačaja.
Osim toga, trudnice bi se svakako trebale podvrgnuti probiru ako su one ili njihovi supružnici bili izloženi zračenju prije začeća, neposredno prije ili tijekom trudnoće bakterijske i zarazne bolesti . Kao i kod prvog pregleda, i drugi put trudnica mora napraviti ultrazvuk i uzeti biokemijski test krvi, koji se često naziva trostruki test.
Vrijeme drugog pregleda tijekom trudnoće
Dakle, odgovorimo na pitanje koliko tjedana se radi drugi skrining
tijekom trudnoće. Kao što smo već utvrdili, prva studija provodi se u ranim fazama trudnoće, naime u razdoblju od 11 do 13 tjedana prvog tromjesečja. Sljedeća studija probira provodi se tijekom takozvanog "zlatnog" razdoblja trudnoće, tj. u drugom tromjesečju, koje počinje u 14. tjednu i završava u 27. tjednu. 
Drugo tromjesečje naziva se zlatnim, jer u tom razdoblju počinju sve početne tegobe povezane s trudnoćom ( mučnina, slabost, i drugi) povlače se, a žena može u potpunosti uživati u svom novom stanju, jer osjeća snažan val snage.
Žena bi trebala posjećivati svog ginekologa svaka dva tjedna kako bi mogla pratiti tijek trudnoće.
Liječnik daje preporuke budućoj majci u vezi s njezinom zanimljivom situacijom, a također informira ženu o pregledima iu koje vrijeme treba proći. U pravilu se prije svakog posjeta ginekologu trudnica podvrgava testu urina i općem testu krvi, a drugi pregled se provodi od 16. do 20. tjedna trudnoće.
Ultrazvučni pregled 2. tromjesečja - što je to?
Prilikom provođenja drugog skrining Prvo se podvrgavaju ultrazvuku kako bi se utvrdio točan stadij trudnoće, kako bi kasnije stručnjaci mogli ispravno protumačiti rezultate biokemijske analize krvi. Na Ultrazvuk liječnik proučava razvoj i veličinu unutarnjih organa fetusa: duljinu kostiju, volumen prsnog koša, glave i trbuha, razvoj malog mozga, pluća, mozga, kralježnice, srca, mjehura, crijeva, želuca , oči, nos, kao i simetričnost strukture lica.
Općenito, analizira se sve što se vizualizira ultrazvučnim pregledom. Osim proučavanja osnovnih karakteristika razvoja bebe, stručnjaci provjeravaju:
- kako se nalazi posteljica;
- debljina posteljice i njezin stupanj zrelosti;
- broj posuda u pupkovini;
- stanje zidova, dodataka i cerviksa;
- količina i kvaliteta amnionske tekućine.
Standardi za ultrazvučni pregled u drugom tromjesečju trudnoće:
Dekodiranje trostrukog testa (biokemijski test krvi)
U drugom tromjesečju stručnjaci posebnu pozornost obraćaju na tri markera genetskih abnormalnosti kao što su:
- humani korionski gonadotropin – proizvodi ga korion fetusa;
- alfa-fetoprotein ( Unaprijediti AFP ) - Ovo protein plazme (protein), izvorno proizveden žuto tijelo a potom proizveden jetre i gastrointestinalnog trakta fetusa ;
- slobodni estriol ( sljedeći hormon E3 ) je hormon koji se proizvodi u posteljica , i fetalna jetra.
U nekim slučajevima proučava se i razina inhibin (hormon, proizvedeno folikuli) . Za svaki tjedan trudnoće utvrđeni su određeni standardi. Smatra se da je optimalno provesti trostruki test u 17 tjedana trudnoće.
Kada je razina hCG-a previsoka tijekom drugog pregleda, to može značiti:
- o višestrukom rođenju trudnoća ;
- O šećerna bolest kod majke;
- o riziku od razvoja Downov sindrom , ako su dva druga pokazatelja ispod normale.
Ako je hCG, naprotiv, snižen, onda ovo kaže:
- o riziku Edwardsov sindrom ;
- O smrznuta trudnoća;
- O placentna insuficijencija .
Kada su razine AFP visoke, postoji rizik od:
- prisutnost razvojnih anomalija bubreg ;
- defekti neuralna cijev ;
- smetnje u razvoju trbušni zid ;
- šteta mozak ;
- oligohidramnion ;
- fetalna smrt;
- spontani pobačaj;
- nastanak Rhesus sukob .
Sniženi AFP može biti signal:
- Edwardsov sindrom ;
- šećerna bolest majke;
- nizak položaj posteljica .
Na niskoj razini postoji visok rizik:
- razvoj anemija u fetusu;
- adrenalna i placentna insuficijencija;
- spontano pobačaj ;
- dostupnost Downov sindrom ;
- razvoj intrauterina infekcija ;
- odgođeni fizički razvoj fetusa.
Vrijedno je napomenuti da na razini hormon E3 Utječu neki lijekovi (npr.), kao i nepravilna i neuravnotežena prehrana majke. Kada je E3 povišen, liječnici dijagnosticiraju bolesti bubreg ili višestruke trudnoće, a također predviđaju prijevremeni porod kada razina estriola naglo poraste.
Nakon što buduća majka prođe dvije faze pregleda, liječnici analiziraju dobivene podatke pomoću posebnog računalnog programa i izračunavaju iste MoM koeficijent , kao u prvoj studiji. Zaključak će ukazati na rizike za ovu ili onu vrstu odstupanja.
Vrijednosti se navode kao razlomak, na primjer 1:1500 (tj. jedna u 1500 trudnoća). Smatra se normalnim ako je rizik manji od 1:380. Tada će zaključak pokazati da je rizik ispod granične vrijednosti. Ako je rizik veći od 1:380, žena će biti upućena na dodatne konzultacije s genetičarima ili će joj biti ponuđena invazivna dijagnostika.
Važno je napomenuti da u slučajevima kada je tijekom prvog probira biokemijska analiza zadovoljila standarde (izračunati su pokazatelji HCG i PAPP-A ), zatim drugi i treći put žena treba samo napraviti ultrazvuk.
Buduća majka podvrgava se posljednjem probirnom pregledu u treći trimestar . Mnogi ljudi se pitaju što gledaju na trećem pregledu i kada bi trebali proći ovu studiju.
U pravilu, ako trudnici na prvom ili drugom pregledu nisu dijagnosticirane abnormalnosti u razvoju fetusa ili tijekom trudnoće, tada se može podvrgnuti samo ultrazvučnom pregledu, koji će omogućiti stručnjaku da donese konačne zaključke o stanje i razvoj fetusa, kao i njegov položaj u maternici. 
Određivanje položaja fetusa ( cefalična ili zadačna prezentacija ) smatra se važnom pripremnom fazom prije poroda.
Da bi porod bio uspješan i da bi žena sama rodila bez operacije, beba mora biti u cefalnom položaju.
U suprotnom, liječnici planiraju carski rez.
Treći pregled uključuje postupke kao što su:
- Ultrazvuk koje prolaze sve trudnice bez iznimke;
- dopplerografija je tehnika koja se uglavnom fokusira na stanje krvnih žila posteljica ;
- kardiotokografija – studija koja vam omogućuje točnije određivanje otkucaja srca djeteta u maternici;
- biokemija krvi , tijekom kojeg je pažnja usmjerena na markere genetskih i drugih abnormalnosti kao što je razina hCG, ɑ-fetoprotein i PAPP-A .
Vrijeme trećeg pregleda tijekom trudnoće
Važno je napomenuti da samo liječnik odlučuje u kojem 3. tjednu probira žena treba proći probir, na temelju individualnih karakteristika ove određene trudnoće. Međutim, smatra se optimalnim kada se buduća majka podvrgne rutinskom ultrazvuku u 32. tjednu, a zatim odmah uzima biokemijski test krvi (ako je indiciran), a također prolazi i druge potrebne postupke.
Međutim, iz medicinskih razloga, provedite dopplerografija ili CTG fetus je moguć počevši od 28. tjedna trudnoće. Treće tromjesečje počinje u 28 tjednu i završava porodom u 40-43 tjednu. Posljednji skrining ultrazvuk obično je zakazan za 32-34 tjedna.
Tumačenje ultrazvuka
Saznali smo u koje vrijeme trudnica prolazi treći ultrazvučni pregled, sada ćemo detaljnije govoriti o dešifriranju studije. Prilikom izvođenja ultrazvuka u trećem tromjesečju liječnik posebnu pozornost posvećuje:
- za razvoj i izgradnju kardio-vaskularnog sustava dijete za isključivanje mogućih razvojnih patologija, na primjer;
- za pravilan razvoj mozak , trbušni organi, kralježnica i genitourinarni sustav;
- koji se nalazi u lubanjskoj šupljini vena galena , koji igra važnu ulogu u pravilnom funkcioniranju mozga, isključiti aneurizma ;
- na građu i razvoj djetetova lica.
Osim toga, ultrazvuk omogućuje stručnjaku da procijeni stanje amnionska tekućina, privjesci i maternica majka, a također provjerite i debljina posteljice . Kako bi se isključilo hipoksija i patologije u razvoju živčanog i kardiovaskularnog sustava , kao i identificirati karakteristike protoka krvi u žile maternice i dijete, kao i u pupkovinu, provode se dopplerografija .
U pravilu se ovaj postupak izvodi samo ako je indiciran istodobno s ultrazvukom. Kako bi se isključilo fetalna hipoksija i odrediti brzina otkucaja srca, izvršiti CTG . Ova vrsta istraživanja usredotočuje se isključivo na rad bebinog srca, dakle kardiotokografija propisano u slučajevima kada je liječnik zabrinut zbog stanja kardio-vaskularni djetetov sustav.
Ultrazvuk u trećem tromjesečju trudnoće omogućuje vam da odredite ne samo prezentaciju djeteta, već i zrelost njegovih pluća, o čemu ovisi spremnost za rođenje. U nekim slučajevima može biti potrebna hospitalizacija radi prijevremenog poroda kako bi se spasio život djeteta i majke.
| Indeks | Prosječna norma za 32-34 tjedna trudnoće |
| Debljina placente | od 25 do 43 mm |
| Amnionski (amnionski) indeks | 80-280 mm |
| Stupanj zrelosti posteljice | 1-2 stupanj sazrijevanja |
| Tonus maternice | odsutan |
| Os maternice | zatvorena, duljina ne manja od 3 cm |
| Fetalni rast | u prosjeku 45 cm |
| Težina fetusa | u prosjeku 2 kg |
| Fetalni abdominalni opseg | 266- 285 mm |
| BPR | 85-89 mm |
| Duljina bedra fetusa | 62-66 mm |
| Opseg prsnog koša fetusa | 309-323 mm |
| Veličina podlaktice fetusa | 46-55 mm |
| Veličina kosti tibije fetusa | 52-57 mm |
| Dužina ramena fetusa | 55-59 mm |
Na temelju rezultata biokemijskog testa krvi MoM koeficijent ne smije odstupati od raspona od 0,5 do 2,5. Vrijednost rizika za sva moguća odstupanja mora odgovarati 1:380.
Obrazovanje: Diplomirao je kirurgiju na Državnom medicinskom sveučilištu u Vitebsku. Na sveučilištu je vodio Vijeće Studentskog znanstvenog društva. Usavršavanje 2010. - u specijalnosti "Onkologija" i 2011. - u specijalnosti "Mamologija, vizualni oblici onkologije".
Iskustvo: Radio je u općoj medicinskoj mreži 3 godine kao kirurg (bolnica hitne pomoći u Vitebsku, središnja okružna bolnica Liozno) i honorarno kao okružni onkolog i traumatolog. Godinu dana radila kao farmaceutski predstavnik u tvrtki Rubicon.
Predstavljena 3 racionalizacijska prijedloga na temu „Optimizacija antibiotske terapije ovisno o specijskom sastavu mikroflore“, 2 rada su nagrađena na republičkom natjecanju-reviji studentskih znanstvenih radova (1. i 3. kategorija).
Posljednjih nekoliko godina klinike za trudnice počele su upućivati trudnice na probir. Mnoge su žene zbunjene, jer se ni one ni njihove starije rodice koje su već rađale nisu susrele s ovim zahvatom. Što je to i zašto napraviti probir u 1. tromjesečju?
Što uključuje prva projekcija?
Probir u prvom tromjesečju vrlo je važan postupak. Pomoći će liječniku da provjeri ima li fetus genetske patologije. Pregledi koje su ranije koristili ginekolozi nisu mogli s tolikom točnošću pokazati razvoj stanja bebe.
U biti, ovo je ultrazvuk i krvni test. U ovom slučaju moraju se uzeti u obzir svi podaci o budućoj majci: njezina težina, visina, prošle bolesti i štetne ovisnosti.
Čak i ako rezultati probira upozore vašeg liječnika, on vam neće odmah dati dijagnozu. Nakon sumnje na patologiju, uputit će vas na temeljitiju dijagnozu, a tek nakon toga će govoriti o liječenju.
Što možete vidjeti na 1 projekciji?
Genetske abnormalnosti i općenito - značajke razvoja fetusa (tako liječnici nazivaju vaše dijete u 10. tjednu). Na primjer, prema debljini zone ovratnika, stručnjak može odrediti ima li dijete Downov sindrom.
Osim toga, analiza krvi može puno reći.
Primjerice, ako je previsok, može se pojaviti Downov sindrom, a ako je jako nizak, može se pojaviti Edwardsova bolest.
Ili razine proteina u plazmi (PAPP-A) - njihova podcijenjena količina pokazat će da je beba općenito bolesna.
Tijekom probirnog ultrazvuka liječnik će provjeriti:
- broj beba u maternici,
- mjesto fetusa (takav pregled isključuje izvanmaterničnu trudnoću),
- otkucaje srca i vitalnost mališana,
- parijetalna veličina kokciksa,
- debljina zone ovratnika (u prosjeku, u 10 tjedana norma je 2 cm, ne više),
- stanje posteljice,
- anatomija fetusa (pregledava se i njegov "izgled" i unutarnji organi).
Općenito, većina tih inspekcija prolazi glatko. Iako se, naravno, događa da sveobuhvatna analiza potvrdi ozbiljan nedostatak - u ovom slučaju ženi se nudi pobačaj iz medicinskih razloga.
Ali prije toga će joj biti savjetovano da se podvrgne amniocentezi i biopsiji - ti testovi potvrđuju ili opovrgavaju najgore strahove liječnika. Odluka o pobačaju donosi se samo s tim podacima.
Kada trebate napraviti 1 pregled?
Većina budućih majki zakaže termin za ovaj pregled, rjeđe - nešto kasnije, prije. Ali postoje slučajevi kada liječnik ranije upućuje trudnicu na uzist. Sve ovisi o individualnom tijeku trudnoće i pitanjima koja mogu nastati od liječnika.
Je li potrebno?
Prilikom izrade zamjenske kartice u LCD-u, medicinska sestra će od vas tražiti da date svoj pristanak za provođenje svih testova i pregleda za “trudnicu”. Naravno, postoje majke koje žele biti "bliže prirodi" i odbijaju mnoge (ako ne i sve) testove.
No ni službena medicina ni naša stranica ne bi vam preporučile da učinite isto. Nije uzalud što sami liječnici uzorke krvi i urina, ultrazvuk i preglede smatraju obveznima. Uz njihovu pomoć, liječnici prate stanje bebe.
Naravno, žena sama može nešto osjetiti - ali jedno je bol od toga, a drugo je genetsko-kromosomska abnormalnost, koja može biti tiha i asimptomatska. I to se može dogoditi u apsolutno zdravoj obitelji, u kojoj čak ni pra tetke nisu imale genetske bolesti.
Stoga je bolje ne riskirati najvrjednije stvari i poslušno posjetiti LC prema rasporedu koji je sastavio ginekolog.
Za koga je potreban pregled?
Kao što možda pretpostavljate, ovaj pregled je indiciran za sve bez iznimke. Ali postoji posebna "rizična skupina" za koju je probir u prvom tromjesečju obavezan. Ovaj:
- majke tinejdžerice;
- žene starije od 35 godina;
- žene koje su prethodno koristile alkohol ili droge;
- “ljudi na čekanju”, u čijoj su obitelji postojale osobe s genetskim poremećajima ili ako takvi problemi (recimo, Downova bolest) postoje među rođacima oca njihovog djeteta;
- žene koje nisu prvi put trudne (pod uvjetom da su prethodne trudnoće završile pobačajem, patologijom ili mrtvorođenčetom);
- parovi s srodstvom (iako daleki - na primjer, ako su budući roditelji drugi rođaci);
- žene koje su prethodno koristile lijekove za prekid neželjene trudnoće;
- žene koje su nedavno imale virusnu bolest (zbog moguće štete djetetu od antivirusnih lijekova).
Priprema
Prije svega, ginekolog joj mora dati sve podatke potrebne za svaku pojedinu pacijenticu. Iako postoje točke zajedničke svim mladim majkama.
- Nemojte uzimati pola sata slobodnog vremena. Vrlo je važno da se sve studije provode istog dana. A to, kao što se sjećamo, uključuje ultrazvuk i davanje krvi. Također je važno da sva istraživanja provodi jedan laboratorij.
- Navečer je bolje odbiti zagrljaje voljene osobe, a ujutro - od doručka. Oba mogu uzrokovati pogreške u rezultatima krvnih pretraga. Ako imate toksikozu i potpuno ste nepodnošljivi, prije svega dajte krv - i odmah iz torbe izvadite sočnu jabuku.
- Ne biste trebali piti ni prije postupka. Pa, ako baš želite, možete si dopustiti malo vode – ali ne više od 100 ml!
- Od vas se može tražiti da stanete na vagu - trebat će najnovije informacije o vašoj težini. Isto vrijedi i za vašu visinu.
- Ne biste trebali pitati laboratorij je li "tamo sve u redu". Konačan rezultat će vam priopćiti ginekolog u stambenom naselju kada dobije sve brojke.
Standardi za 1. pregled
Naravno, ako imate jake živce, možete proći sve potrebne testove i mirno otići gledati film ili otići u park pojesti sladoled. A rezultat s komentarima dobit ćete za nekoliko dana, na dogovorenom pregledu kod ginekologa.
Ali gdje ste vidjeli trudnicu s takvim živcima? Kako se ne biste iscrpili tijekom čekanja, lakše je pronaći tablicu s normalnim pokazateljima, pa čak i sami dešifrirati sve podatke dobivene u laboratoriju. Naravno, nećete davati dalekosežna predviđanja, ali ćete barem shvatiti je li s vašom bebom sve u redu ili nije.
Takve standarde lako je pronaći na internetu i nisu tajna - odobravaju ih iskusni liječnici. Evo ih - možete provjeriti svoje podatke, odahnuti - i bezbrižno otići kupiti svoj sladoled.
Norme hCG i PAPP-A
 Ovi pokazatelji su norma
Ovi pokazatelji su norma Ultrazvučni standardi za 1 probir
Tijekom ovog pregleda liječnik posebnu pozornost posvećuje CTE-u (to jest, kokcigealno-parijetalnoj veličini, koja bi na vašoj liniji trebala biti od 45 mm), kao i brzini otkucaja srca (od 150 do 175 otkucaja).
Parijetalna veličina kokciksa (CTR)
11 tjedana - 34-50 mm
12 tjedana - 42-59 mm
13 tjedana - 51-75 mm
Debljina vrata (TCT)
11 tjedana - 0,8-2,2 mm
12 tjedana - 0,8-2,5 mm
13 tjedana - 0,8-2,7 mm
Biparietalna veličina
11 tjedana - 13-21 mm
12 tjedana - 18-24 mm
13 tjedana - 20-28 mm
Kako se otkrivaju patologije tijekom pregleda?
Naravno, glavni cilj stručnjaka je "uhvatiti" kromosomsku patologiju. No, osim toga, provjerit će cjelokupni razvoj unutarnjih organa vašeg mališana, kao i simetriju hemisfera njegovog mozga.
Evo što pregled provjerava/isključuje:
- Prisutnost sindroma Edwards, Down, de Lange, Patau.
- Umbilikalna kila.
- Triploidija (dvostruki “paket” kromosoma tijekom normalnog razvoja djeteta).
- Patologije neuralne cijevi.
Zapamtite: čak i ako "nešto nije u redu", ovo nije kraj vaše trudnoće. Liječnik može stimulirati razvoj djeteta ili propisati liječenje. Glavna stvar je ne propustiti početak bolesti.
Zato je jako važno imati doista kvalificiranog stručnjaka koji će tumačiti vaše testove.
Što može utjecati na rezultate probira?
Nešto je pošlo po zlu? Ne paničarite! Mnogo je čimbenika koji mogu uzrokovati netočnost rezultata testa. Naime:
- pretilost ili jednostavno impresivan višak kilograma "na čekanju",
- način začeća (kod IVF-a smanjuje se količina proteina u krvi trudnice),
- višestruka rođenja (u ovom slučaju, pokazatelji norme se nešto mijenjaju),
- amneocentoza,
- dijabetes melitus kod trudnice,
- stres i "živci" kod žene prije dana pregleda.
Svi gore navedeni razlozi mogu utjecati na rezultate studije, zbog čega su rezultati iskrivljeni, a liječnik neće moći sa stopostotnom sigurnošću procijeniti stanje vaše bebe.
Može li se u potpunosti vjerovati rezultatima ove studije?
Odnosno, mogu li podaci o probiru biti netočni? Da! Kao što smo već napisali, postoje čimbenici zbog kojih su moguće pogreške u podacima. A ljudski faktor, odnosno banalnu liječničku grešku, još nismo spomenuli...
Netočni rezultati, koji se na prvi pogled mogu činiti kao genetski kvar, mogu se pojaviti ako:
- Mama ima dijabetes
- ste trudni s blizancima (u ovom slučaju količina hCG-a “laže”),
- postoji ektopična trudnoća,
- probir je proveden s velikim vremenskim odmakom ili obrnuto, prerano.
Općenito, ne preskačite svoju prvu projekciju. U većini slučajeva liječnik će vam jednostavno reći svoje "dobro ste"... Ali koliko je to važno za buduću majku i njezinu obitelj!